- solen.sk - KOLOREKTAALKARTSINOOMI KIRURGILISE TÖÖÖTAMISE PÕHIMÕISTED JA VÕIMALUSED, Karel Kroupa
- cancer.gov - jämesoolevähi ravi (PDQ®)
- emedicine.medscape.com - jämesoolevähk
- medlineplus.gov - jämesoolevähk
- webmd.com - jämesoolevähi tervisekeskus
- mayoclinic.org - jämesoolevähk
Soolevähk: kas ennetamine on võimalik? Jah! Millised on sümptomid?
Jämesoolevähk (kolorektaalne vähk) on pahaloomuline kasvaja, mis tekib jämesoole või pärasoole siseseinast.
Kõige tavalisemad sümptomid
- Malaise
- Kõhuvalu
- Valu pärasooles
- Valu väljaheite ajal
- Krambid kõhus
- Iiveldus
- Kõhukinnisus
- Kõhulahtisus
- Must väljaheide
- Kõhupuhitus - puhitus
- Higistamine
- Paisumine - kõhupuhitus
- Seedevigastus
- Väljaheited verega - veri väljaheites
- Lihasnõrkus
- Väsimus
- Oksendamine
- Kinnijäänud tuuled - gaaside väljavoolu peatamine
- Kollakas nahk
- Suurenenud kehatemperatuur
Omadused
Tegemist on multifaktoorse haigusprotsessiga, mille etioloogiasse kuuluvad geneetilised tegurid, keskkonnakoormus (sh toitumine) ja põletikulised muutused seedetraktis.
Invasiivne kolorektaalvähk on ennetatav haigus. Varajane avastamine laialdaselt kasutatavate sõeluuringuprogrammide kaudu on kõige olulisem tegur kolorektaalvähi järkjärgulises vähenemises arenenud riikides.
Põhjustab
Mõnda asja elus lihtsalt ei saa kontrollida. Sama kehtib ka mõnede tegurite kohta, mis mõjutavad pärasoolevähi teket.
Need tegurid võivad suurendada teie riski haigestuda jämesoolevähki:
- Vanus - Vanusega suureneb kolorektaalvähi risk. Nooremad täiskasvanud võivad haigestuda käärsoolevähki, kuid see on palju sagedasem pärast 50. eluaastat. Kuid kolorektaalvähk suureneb ka nooremate kui 50-aastaste inimeste seas ja selle põhjus on endiselt ebaselge.
- Rass ja rahvus - jämesoolevähi diagnoosimise ja surmajuhtumite arv on kõrgeim mittehispaaniliste afroameeriklaste seas. Need arvud on kõrgemad ka Ameerika põliselanike, Alaska põliselanike ning Ida- ja Kesk-Euroopa päritolu juutide seas.
- Varasemalt esinenud polüübid või vähk - Risk on suurem nende puhul, kellel on varem esinenud jämesoole polüüpe. Eriti kui need olid suured, rohked või sisaldasid ebanormaalseid, kuid mitte vähirakke (düsplaasia). Risk on suurem ka patsiendi puhul, kellel on varem esinenud jämesoolevähki.
- Teatavad haigusseisundid - üle 8 aasta kestev põletikuline soolehaigus (IBD, sh haavandiline koliit või Crohni tõbi) või 2. tüüpi suhkurtõbi võivad suurendada kolorektaalvähi riski. Ärritunud soole sündroom (IBS) ei näi olevat seotud suurema riskiga.
- Teatud geneetilised sündroomid - pärilik haigus suurendab seda tüüpi vähi riski. Nende hulka kuuluvad Lynchi sündroom või polüpoosi sündroomid, nagu perekondlik adenomatoosne polüpoos (FAP). Lynchi sündroom (HNPCC) põhjustab umbes 6% kõigist jämesoolevähi juhtudest. Teadlased uurivad, kas ka teised geenimutatsioonid, nagu rinnavähiga seotud BRCA1 ja BRCA2 mutatsioonid, võivad suurendada võimalikku riski haigestuda jämesoolevähki.
- Perekondlik haiguslugu - kui teistel pereliikmetel on olnud jämesoolevähk või polüübid, on jämesoolevähki haigestumise risk suurem. See kehtib eriti esimese astme sugulaste (vanemad, õed-vennad, lapsed) puhul.
Riskifaktorid, mida saab mõjutada
Gastroenteroloogiaühingute andmetel on 55% kolorektaalvähi diagnoosidest tingitud kontrollitavatest elustiilifaktoritest.
Nende hulka kuuluvad:
- Toitumine - jämesoolevähi risk on suurem isikutel, kes tarbivad palju rasva, töödeldud liha või punast liha sisaldavat toitu. Seevastu puu- ja köögiviljarikas toitumine on kaitsev. Samuti on suur kiudainete tarbimine seotud vähenenud jämesoolevähi riskiga.
- Alkoholi tarvitamine - mõõdukas kuni suur alkoholitarbimine, kuid isegi mõõdukas joomine võib suurendada kolorektaalvähi riski. Mehed peaksid piirduma kahe joogiga päevas ja naised ühe joogiga päevas.
- Kaal - ülekaalulistel või rasvunud inimestel, eriti meestel, on kolorektaalvähi risk suurem.
- Füüsiline aktiivsus - Füüsilise aktiivsuse ja jämesoolevähi vahel on seos, kuid mitte pärasoolevähi vahel. Inimesed, kes veedavad suure osa päevast istudes või lamades, võivad suurema tõenäosusega haigestuda jämesoolevähki.
- Suitsetamine - Rahvusvaheline vähiuuringute agentuur on lõplikult kinnitanud, et tubakasuitsu põhjustab jämesoolevähki. Umbes 12% jämesoolevähi juhtudest on põhjustatud praegusest või varasemast suitsetamisest.
- Ennetavad ravimid - on tõestatud, et aspiriini või muude mittesteroidsete põletikuvastaste ravimite (MSPVA) regulaarne ja pikaajaline kasutamine vähendab kolorektaalvähi riski. See kehtib eriti alla 70-aastaste inimeste puhul, kes on tervisliku kehakaaluga. Siiski peaksid patsiendid enne nende ravimite kasutamist konsulteerima arstiga.
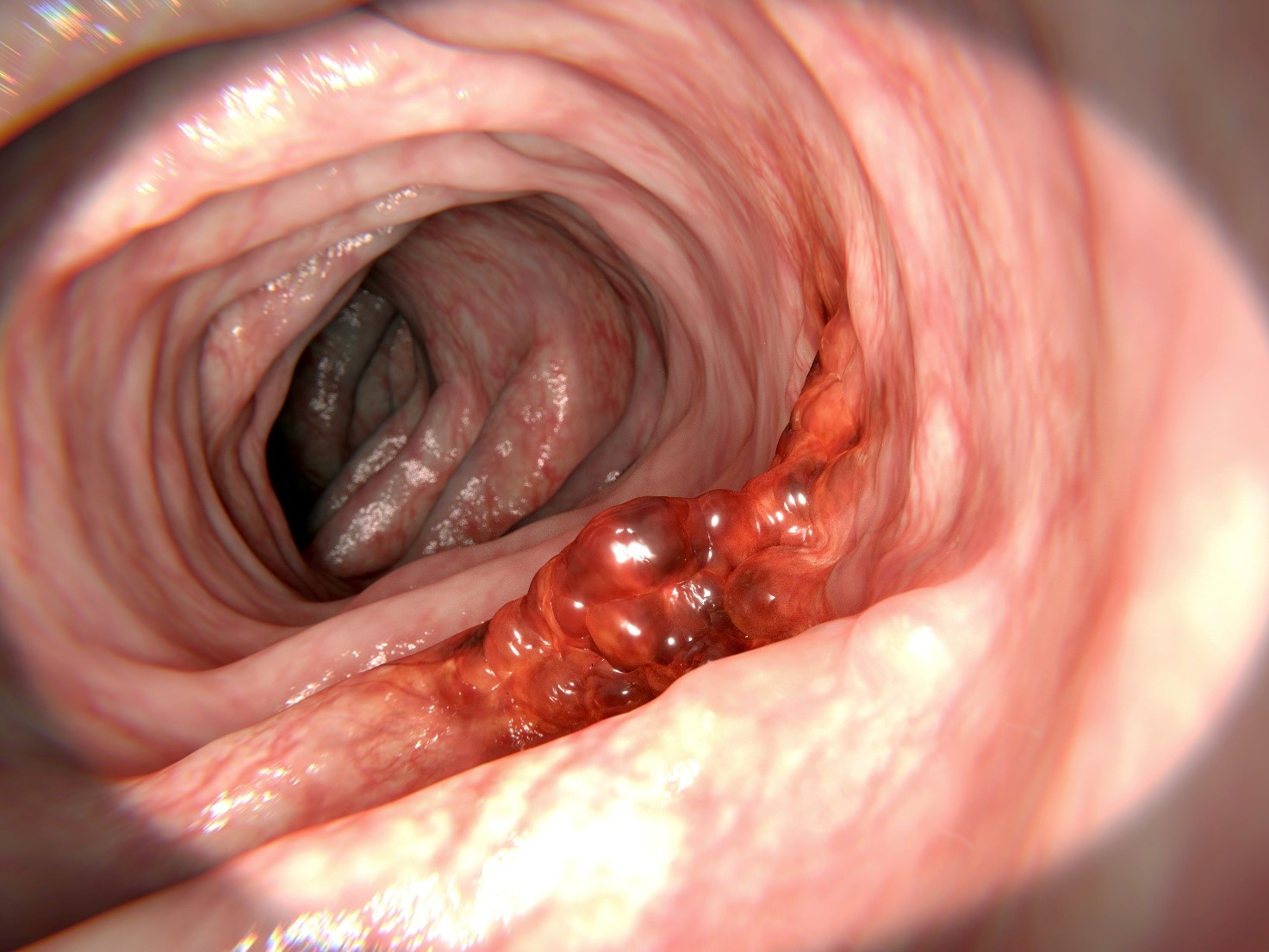
Jämesoole polüübid ja vähi teke
Jämesoole polüüpe tuleb mainida, sest need on vähieelsed. Pahaloomuliseks muutuvatest polüüpidest tekivad kantsinoomid.
Polüübid on jämesoole limaskesta kasvandused, mis tungivad soole luumenisse. Neid leidub kõige sagedamini adenoomidena. Tavaliselt kasvavad nad aeglaselt - mitme aasta jooksul (8-10 aastat).
Ennetavaks uuringuks on just polüüpide leidmine ja eemaldamine. Seda saab teha koloskoopilise uuringu käigus.
See muudab diagnostilise koloskoopia endoskoopilise polüpektoomia (polüüpide eemaldamine) abil terapeutiliseks koloskoopiaks. Samal ajal ennetatakse käärsoolevähki.
...nii et ennetamine on võimalik!
sumptomid
- muutused soolestiku harjumustes
- kõhulahtisus või kõhukinnisus
- tunne, et soolestik ei tühjene korralikult.
- veri väljaheites, mis muudab selle tumepruuniks või mustaks.
- helepunane veri pärasooles
- kõhuvalu ja puhitus
- täiskõhutunne, isegi kui söömisest on möödunud juba kaua aega.
- väsimus
- seletamatu kaalulangus
- aneemia
Kõigi nende sümptomite korral peaksite pöörduma arsti poole ja kaaluma koloskoopiat.

Diagnostika
füüsiline läbivaatus ja haiguslugu
Keha läbivaatus, et kontrollida üldisi tervisesümptomeid, sealhulgas kontrollida haiguse tunnuseid, nagu muhud või miski muu, mis tundub ebatavaline. Samuti võetakse anamneesi patsiendi terviseharjumuste, varasemate haiguste, ravi ja perekonna anamneesi kohta.
Digitaalne pärasoole uuring
Rektaalne läbivaatus. Arst viib määritud, kinnastatud sõrme pärasoole, et tunnetada kühmud või miski muu sinna mittekuuluv.
Fekaalse okultvere test (FOBT).
Test, millega kontrollitakse väljaheites vere olemasolu, mida on võimalik näha ainult mikroskoobiga. Väike proov väljaheitest pannakse spetsiaalsele kaardile või spetsiaalsesse anumasse ja saadetakse arstile või laborisse testimiseks. Veri väljaheites võib olla märk polüüpidest, vähist või muudest meditsiinilistest seisunditest.
Oksuldse verejooksu testil on madal diagnostiline väärtus. Selle negatiivsus ei tähenda kasvaja puudumist.
Vereanalüüsid
Haiguse laboratoorsed leiud ei ole spetsiifilised. Käärsoolevähiga inimestel võib olla või mitte olla aneemia. Onkomarkerid võivad olla kõrgenenud CEA (kartsinoembüooniline antigeen), CA 19-9 ja harva CA 125.
Irrigograafia
Irigograafia on jämesoole röntgenuuring, mille käigus süstitakse õhukese toru kaudu pärasoolde baarium-kontrastainet. Seejärel tehakse kõhu röntgenuuring ja saadakse pilt jämesoolest. Uuringu tulemuseks on jämesoole limaskesta ja selle ebakorrapärasuste visualiseerimine, mis võib viidata polüübile, kasvajale või põletikulisele haigusele.
Sellest uuringust on hiljuti loobutud, kuna see koormab patsienti kiirgusega ja ei võimalda täpset diagnoosi ja vajadusel sekkumist. Sekkumine on võimalik koloskoopilise uuringu käigus, mis asendab seda uuringut.
Sigmoidoskoopia
Protseduur polüüpide, muude kõrvalekallete või vähi avastamiseks pärasooles ja sigmoidsooles (söögitorus). Koloskoop viiakse läbi pärasoole söögitorusse.
Kolonoskoop võib olla ka vahend polüüpide eemaldamiseks või koeproovide võtmiseks, mida uuritakse mikroskoobi all vähi esinemise suhtes.
Koloskoopia
Uuring polüüpide, kõrvalekallete või vähi avastamiseks pärasooles ja kogu jämesooles. Uuring tehakse pärast seda, kui soolestik on ettevalmistatud (tühjendatud) lahtisti ja ühepäevase paastu abil. Selle teeb diplomeeritud gastroenteroloog või kirurg.
Uuringut võib teha ilma ravimiteta, kerge sedatsiooni või üldnarkoosi all. Uuringu käigus võib eemaldada polüüpe või võtta kasvajaproove histoloogiliseks uuringuks.
Virtuaalne koloskoopia
Protseduur, mille puhul kasutatakse kompuutertomograafiaks nimetatud röntgenikiirte seeriaid, et teha jämesoolest rida pilte. Arvuti kombineerib pildid, et saada üksikasjalikud pildid, millel võivad olla näha polüübid ja kõik muu, mis tundub jämesoole sisepinnal ebatavaline. Seda uuringut nimetatakse ka kolonograafiaks või kompuutertomograafiaks.
Uuringu puuduseks on suutmatus eemaldada patoloogilist kude ja võtta koeproovi.
Biopsia
Biopsia on patoloogilise koeproovi võtmine histoloogiliseks uurimiseks mikroskoobi all patoloogi poolt. See on alati vajalik osa jämesoolevähi diagnoosimisel.
Jämesoolevähi staadiumid
0. staadium - Carcinoma in situ, kus vähirakud ei ulatu käärsoole või pärasoole limaskestast kaugemale.
I staadium - Kasvaja on kasvanud käärsoole või pärasoole lihaskihist välja.
II staadium - Kasvaja on kasvanud jämesoole või pärasoole seina sisse, kuid ei ole veel levinud ümbritsevasse kude ja lümfisõlmedesse.
III staadium - Kasvaja on levinud ümbritsevatesse lümfisõlmedesse. Tegemist on lokaalselt kaugelearenenud haigusega.
IV staadium - haigus on levinud kaugemates organites. Esinevad sekundaarsed haiguskolded - metastaasid.
2019. aasta uuringud näitavad, et paljud vähivormid annavad metastaase enne, kui algne kasvaja on tavapäraste sõeluuringumeetoditega avastatav. See on väga ebasoodne. Seetõttu on ka esimene märk haigusest sageli metastaaside leidmine.
Tavaliselt tekitavad kartsinoomid siiski metastaase hiljem haiguse kulgemise käigus.
Kolorektaalvähk annab metastaase maksa. See võib väljenduda kõhuvalu all esimese ribikaare all, kõrgendatud maksaparameetrite kujul biokeemilises pildis verest. Metastaasid on nähtavad ultraheli- või kompuutertomograafias, PET-CT-s (positronemissioonitomograafia koos kompuutertomograafiaga), MRT-s. Ebaselge leiu korral on võimalik teha maksakahjustuste biopsiat.
Metastaasid maksas on sageli haiguse esimene leid. Kopsumetastaasid ilmnevad hingamisraskuste, mõnikord valu rinnus ja iseloomuliku röntgenpildi kujul. Need on nähtavad ka kompuutertomograafia, PET-CT ja magnetresonantstomograafia uuringutel.
Kuidas seda käsitletakse: pealkiri Jämesoolevähk
Milline on käärsoolevähi ravi? Kirurgiline, onkoloogiline
Näita rohkemJämesoolevähk ravib
Muud nimed
Huvitavad ressursid
Seotud