- solen.sk - Osteoporoosi diagnostika, Zdenko Killinger et al.
- solen.sk - sekundaarne osteoporoos, Soňa Tomková ja Danica Telepková
- solen.sk - Osteoporoos ja elukvaliteet, Lucia Masaryková et al.
- solen.sk - Osteoporoosi farmakoloogiline ravi, Daniel Čierny et al.
- casopisvnitrnilekarstvi.cz - Osteoporosis in premenopausal women, Juraj Payer et al.
- prolekare.cz - K-vitamiini mõju luu- ja lihaskonna tervisele postmenopausis naistel, Jan Rosa ja Mária Stančíková.
- nia.nih.gov - Osteoporoos.
- medicalnewstoday.com - Mida peaks teadma osteoporoosist, Brenda B. Spriggs
- accessmedicine.mhmedical.com - Osteopeenia, Paul A. Fitzgerald
- ncbi.nlm.nih.gov - Osteopeenia, Matthew Varacallo et al.
- pubmed.ncbi.nlm.nih.gov - Postmenopausaalne osteoporoos: uusimad suunised, Rod Marianne Arceo-Mendoza.
- josr-online.biomedcentral.com - The global prevalence of osteoporosis in the world: a comprehensive systematic review and meta-analysis, Nader Salari et al.
- science.org - Luu metabolism ja osteotsüütide evolutsiooniline päritolu: FIB-SEM tomograafia uudne rakendus, Yara Haridy et al.
- ncbi.nlm.nih.gov - Osteoblastide ja osteoklastide vaheline suhtlus ja luu homöostaas, Jung-Min Kim et al.
- medicalnewstoday.com - Kas kofeiin aitab kaasa osteoporoosile?, Jessica Caporuscio
OSTEOPOROSIS: Kui luud nõrgenevad ja ravi on raske. Millised on põhjused, sümptomid ja tagajärjed + näpunäited ennetamiseks?

Osteoporoos põhjustab luude nõrgenemist ja haprust. See on vaikne ja järk-järgult arenev haigus. Kes on ohustatud? Millised on sümptomid ja ravi?
Kõige tavalisemad sümptomid
- Malaise
- Valu rinnus
- Liigesevalu
- Valu jäsemetes
- Närvivalu
- Hump
- Luuvalu
- Lihasjäikus
- Patoloogiline luumurd
- Seljavalu
- Luu hõrenemine
- Väsimus
Omadused
Osteoporoos on üks levinumaid tugisüsteemi häireid. See põhjustab luude nõrgenemist ja haprust niivõrd, et isegi tavaline liikumine või pingutamine võib põhjustada luumurru.
See on vaikne ja progresseeruv haigus, mis vähendab oluliselt elukvaliteeti.
Kuna osteoporoosi ravi on keeruline, on oluline olla hoolikas ennetamise ja varajase avastamisega.
Kellel on osteoporoosi risk, millised on sümptomid ja mida (mitte) teha, kui haigus tekib?
Luu põhilised ehitusplokid on luurakud ja rakkudevaheline aine - luumatrix.
Luu maatriks koosneb kollageenivõrgustikust, kollageeni mittekollageensetest valkudest ja mineraalsest ainest, mida esindab peamiselt kaltsium. Vähemal määral koosneb mineraalne aine ka fosforist ja magneesiumist.
Osteoporoos on haigus, mida iseloomustab luumatriiksi märkimisväärne kadu, luude hapruse suurenemine ja sellest tulenev suur luumurru risk.
1830. aastal avastas prantsuse patoloog Jean Lobstein, et igal luudel on poorid. Ta täheldas ka märgatavaid erinevusi nende pooride suuruses, eriti vanematel naistel. Ta nimetas suurema pooriga luid pooriliseks. Ta nimetas haiguse osteoporoosiks (osteo = luu, porosis = poorne).
Kas see puudutab tõesti ainult naisi?
Ei.
Kuigi osteoporoos on veidi sagedamini levinud naistel, ei ole ka mehed mingi erand.
Eristust võib teha selle põhjal, mis osteoporoosi põhjustas:
- Esmane osteoporoos
- sekundaarne osteoporoos
1. Esmane osteoporoos
Primaarne osteoporoos on palju levinum kui sekundaarne osteoporoos. See on seotud keha loomulikust vananemisest tingitud muutustega luude ainevahetuses.
Meile on tuttav primaarne osteoporoos:
- postmenopausaalne tüüp, mis esineb ainult naistel pärast menopausi.
- seniilset tüüpi, mis võib mõjutada ka mehi, enamasti pärast 70. eluaastat.
Lühikeste ja õhukeste inimeste puhul on osteoporoosi tekkimise oht suurem, sest neil on loomupäraselt vähem luumassi. Vananemise tõttu võib luukadu toimuda kiiremini.
2. Teisene osteoporoos
Sekundaarne osteoporoos ei ole seotud loomuliku vananemisega ja võib seetõttu tekkida noortel inimestel, sõltumata nende soost.
Seda põhjustavad erinevad tegurid, mis kaudselt (sekundaarselt) mõjutavad luu ainevahetust.
Järgnevas tabelis on loetletud peamised sekundaarse osteoporoosi teket mõjutavad tegurid.
| Geneetiliselt määratud tegurid | Mutatsioonid kollageeni, D-vitamiini, östrogeeni retseptorite jne geenides. |
| Keskkonnategurid | Ioniseeriv kiirgus, keskkonnamõjud |
| Valitud tüüpi ravimite pikaajaline kasutamine | Kortikosteroidid, antatsiidid (prootonpumba inhibiitorid), tsütostaatikumid, hepariin, kõrged annused kilpnäärmehormoone, metotreksaat, medroksüprogesteroonatsetaat, tiasolidinedioonid, liitium, selektiivsed serotoniini tagasihaarde inhibiitorid (SSRI), epilepsiavastased ravimid jne. |
| Kroonilised haigused | Hüpogonadism, hüperparatüreoidism, hüpertüreoidism, I ja II tüüpi suhkurtõbi, hüperkortikaalsus, akromegaalia, hemokromatoos, reumaatilised haigused, nefropaatia, homotsüstinuuria, kroonilised soolehaigused (haavandiline koliit, Crohni tõbi, tsöliaakia, laktoositalumatus), vereloome häired, tsüstiline fibroos, maksatsirroos, krooniline neeruhaigus, vähk jne. |
| Organismi pikaajaline liigne koormus | Tippsport, liigne stress |
| Eluviis, toitumispuudulikkus | Alkohol, nikotiin, liigne kofeiinitarbimine, ebakvaliteetne toitumine, toitumishäired, istuv eluviis |
Harvemini esinev osteoporoosi tüüp on noorukieas esinev osteoporoos. See esineb lastel ja noorukitel ilma teadaoleva põhjusliku tegurita. Noortel täiskasvanutel esineb harva nn idiopaatiline osteoporoos, mille põhjuslik tegur on samuti teadmata.
Põhjustab
Mis on luuainevahetus?
Lisaks liikumisele on luudel meie kehas palju muid olulisi funktsioone. Nad pakuvad kehale mehaanilist tuge, kaitsevad elutähtsaid organeid ning toimivad kaltsiumi ja fosfaadi reservuaarina.
Selleks, et luud saaksid neid funktsioone kogu elu jooksul täita, peavad nad olema võimelised kohanema mehaanilise koormuse muutustega ning säilitama oma terviklikkuse ja tugevuse.
Seda eesmärki täidab luurakkude pidev ainevahetus:
- Osteoblastid - Nende peamine ülesanne on luustiku moodustamine ja mineraliseerumine.
- Osteoklastid - Nende põhifunktsioon on luu hävitamine proteolüütiliste ensüümide abil.
Luu ainevahetus on ümberehitusprotsess, mille käigus eemaldatakse vana või kahjustatud luude osa ja asendatakse uue luuga.
Kogu luu ümberehitustsüklit stimuleerib peamiselt füüsiline aktiivsus.
See kestab umbes 4 kuud ja koosneb 4 faasist:
- Aktiveerimisfaas - kahjustatud luu pinnale tulevad ebaküpsed osteoklastid.
- Destruktsioonifaas - küpsed osteoklastid hävitavad (resorbeerivad) kahjustatud luud.
- pöördumise faas - Osteoklastid surevad, ebaküpsed osteoblastid liiguvad kahjustatud luu asendamiseks.
- Uue luu moodustumise faas - Küpsed osteoblastid toodavad uut luud, osteoblastid mineraliseeruvad järk-järgult ja muutuvad uuteks luurakkudeks, mis järk-järgult muutuvad luurakkudeks.
Selleks, et luu ümberkujundamise protsess toimiks korralikult, peab osteoblastide poolt vahendatud luu moodustumine olema tasakaalus osteoklastide poolt vahendatud luu hävitamisega.
Seda tasakaalu reguleerivad rangelt:
- parathormoon
- kaltsitoniin
- kaltsitriool
- östrogeenid
- kasvuhormoon
- insuliin
- glükokortikoidid
- kilpnäärmehormoonid
- põletikulised tsütokiinid
- kaltsiumi tase
- K2-vitamiini tase
- fosfori tase
Tasakaalustamatus luude ainevahetuses tekib, kui mõni neist regulaatoritest on erinevatel põhjustel puudulik või liigne.
Tabelis on näidatud luuainevahetuse põhiliste regulaatorite mõju luurakkude aktiivsusele
| Regulaator | Osteoklastide aktiivsus | Osteoblastide aktiivsus |
Parathormoon
| ↑ | ↓ |
Kaltsitriool (1,25-dihüdroksükoolkaltsiferool)
| ↑ | ↓ |
Kaltsitoniin
| ↓ | mõju puudub |
Türoksiinid (türeotroopiline hormoon, türoksiin ja trijoodtürooniin)
| ↑ | ↓ |
Östrogeenid (östradiool, östroon ja östriool)
| ↓ | ↑ |
Kasvuhormoon (somatotropiin)
| ilma mõjuta | ↑ |
Insuliin
| ilma mõjuta | ↑ |
Glükokortikoidid (kortisool, kortisoon)
| ↑ | ↓ |
põletikulised tsütokiinid (IL-1, IL-2, IL-6, IL-12, TNF-α ja teised).
| ↑ | ↓ |
Kuidas on kaltsium, D-vitamiin ja K2-vitamiin seotud?
Luud on suurim kaltsiumivaramu organismis. Kaltsiumi leidub neis hüdroksüapatiidi, kaltsiumvesinikfosfaadi ja kaltsiumkarbonaadi kujul.
Selleks, et toidust saadav kaltsium jõuaks luudesse, on olemas:
- D-vitamiini aktiivne vorm (kaltsitriool)
- K2-vitamiin
- osteokaltsiin
- teised eespool nimetatud luuainevahetuse regulaatorid, eelkõige parathormoon ja kaltsitoniin.
Kaltsitriool moodustub neerudes D3-vitamiinist (kolekaltsiferool) parathormooni toimel.
Kaltsitrioolil on organismis mitu asendamatut rolli, millest üks on suurendada kaltsiumi imendumist soolestikust ja vähendada selle eritumist uriiniga.
Pärast kaltsiumi imendumist soolestiku rakkudes (enterotsüüdid) tuleb mängu K2-vitamiini roll.
K2-vitamiin on osa meie organismis olevast ensüümist, mida nimetatakse gammaglutamüülkarboksülaasiks. See võimaldab tagada osteokaltsiini aktiveerimise protsessi, mida nimetatakse karboksülaasiks.
See karboksüülitud osteokaltsiin töötab seejärel koos kaltsitoniiniga, et aidata kaltsiumi otse luudesse ehitada.
See tähendab, et organismi viidud kaltsium ei ladestu sinna, kuhu see ei peaks (nt veresoonte seintesse). Seda kasutatakse võimalikult tõhusalt luumassi ehitamiseks.
Osteokaltsiin on valk, mida toodavad küpsed osteoblastid ja mis on osa luu maatriksist. Osteokaltsiini moodustumist soodustab kaltsitriool. Hiljutiste leidude kohaselt soodustab ka A-vitamiin osteokaltsiini moodustumist.
Lisateavet A-vitamiini ja selle mõju kohta luudele leiate siit:
VITAMIINA hea nägemise tagamiseks? Kus seda on vaja?
sumptomid
Kas osteoporoos teeb haiget?
Esialgu mitte.
Haiguse algstaadiumis ei ilmne mingeid sümptomeid.
Hiljem võib tekkida mittespetsiifiline seljavalu, mis süveneb liikumisel, nt seljavalu kehaasendi muutmisel lamamiselt istumisele.
Samuti võib esineda luuvalu, millel ei ole ilmset põhjust, nt eelneva luukahjustusega mitteseotud valu.
Väga sageli on osteoporoosi esimeseks märgiks luumurd, kui haigus on juba täielikult välja arenenud.
Osteoporoosist mõjutatud luude murdumised tekivad isegi väga vähese surve korral ja olukordades, kus terve luu ei murduks.
Kõige sagedasemad luumurdude kohad on küünarvarre, selgroolülid ja reieluu.
Teised juba välja kujunenud osteoporoosi sümptomid on järgmised:
- kehakõrguse vähenemine
- kükisev kehahoiak
- üldine füüsiline nõrkus
Diagnostika
- visuaalset läbivaatust, mille käigus hinnatakse patsiendi füüsilisi parameetreid.
- luu mineraalse tiheduse mõõtmine - densitomeetria.
- laboratoorsed vereanalüüsid
- tavapärast radioloogilist uuringut (nt selgroo röntgenülesvõtteid).
Mis on densitomeetria?
Densitomeetria on valutu test, millega määratakse luu mineraalne tihedus, mida nimetatakse luu mineraalseks tiheduseks (BMD).
Seda tehakse radioloogiapolikliinikus. Praegu võib iga arst saata selle testi jaoks saatekirja.
Te peate vastama vähemalt ühele näidustuskriteeriumile, mille hulka kuuluvad:
- Pikaajaline östrogeenipuudus
- pikaajaline ravi kortikosteroidide, antikoagulantide, epilepsiavastaste ravimite, immunosupressantide, tsütostaatikumide, kilpnäärmehormoonide või muude luu ainevahetust mõjutavate ravimitega
- KEHAMASSIINDEKS < 19
- Naised üle 65-aastased ja mehed üle 70-aastased
- vanemate anamneesis on esinenud reieluukaela murd
- muude osteoporoosi teket mõjutavate krooniliste haiguste olemasolu
- osteoporoosi kahtlus selgroo röntgenülesvõtete põhjal
- ebapiisavast traumast tingitud luumurrud ja muud osteoporoosile iseloomulikud sümptomid
Densitomeetria põhimõte on röntgenikiirguse neeldumise mõõtmine luukoes.
Tulemuseks on luutiheduse väärtus, mida väljendatakse mineraalainete grammides luu cm2 kohta (g/cm2). Densitomeetria abil määrab arst kindlaks konkreetses luudes oleva kaltsiumi koguse.
Densitomeetria puhul kiirgatakse röntgenikiirgusega ainult neid luid, mille murdumine on kõige tõenäolisem. Kõige sagedamini kasutatav meetod densitomeetrias on kahekordne röntgenabsorptsioonimeetria (DXA).
Kõige täpsema ülevaate luutihedusest annab tsentraalne densitomeetria, mille käigus uuritakse reieluu selgroogu ja reieluu ülemist osa (proksimaalne reieluu).
Densitomeetria tulemused - kuidas neid mõista?
Densitomeetrilisel uuringul saadud luutiheduse väärtus tuleb enne diagnoosi püstitamist teisendada T-skooriks või Z-skooriks.
T-skoor näitab erinevust patsiendi luutiheduse väärtuse ja sama soost tervetel noortel inimestel mõõdetud keskmise luutiheduse väärtuse vahel.
Tabelis on näidatud T-skooriga määratletud osteoporoosi aste.
| Osteoporoosi aste | T-skoor |
| 1. Algav osteoporoos (osteopeenia) | -1 kuni -2,5 SD |
| 2. Osteoporoos | vähem kui -2,5 SD |
| 3. Manifesteeritud osteoporoos | vähem kui -2,5 SD + vähemalt 1 ebapiisav luumurd |
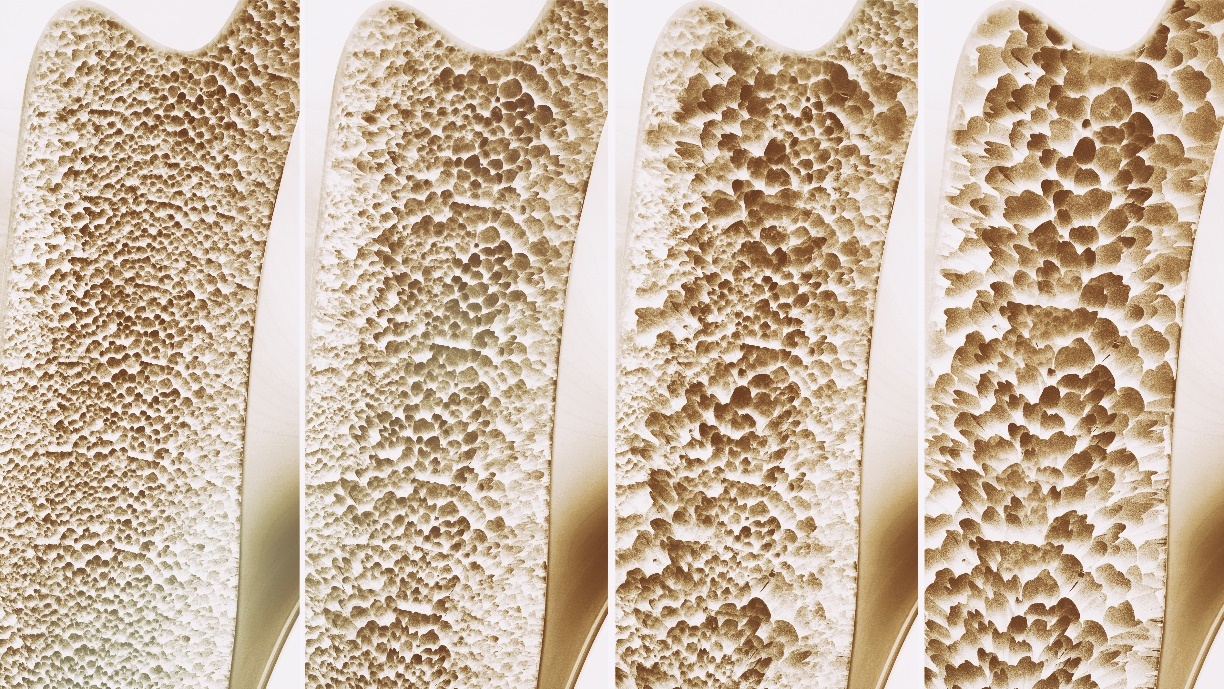
Kui T-skoor väheneb isegi 1 ühiku võrra, suureneb luumurru risk kuni kaks korda.
T-skoor määratakse kõigil patsientidel, kellel kahtlustatakse primaarset osteoporoosi, st üle 65-aastastel isikutel ja postmenopausis naistel, olenemata vanusest.
Z-skoor on patsiendi T-skoori ja sama soost ja vanusest tervete isikute keskmise T-skoori võrdlus.
Z-skoori väärtust alla -2 peetakse hoiatusmärgiks vähenenud luutiheduse kohta.
Z-skoor määratakse eelkõige lastel ja noortel patsientidel, kellel kahtlustatakse sekundaarset osteoporoosi.
Kui osteopeenia tulemuseks on...
T-skoor vahemikus -1 kuni -2,5 või Z-skoor alla -2 tähendab vähenenud luutihedust. Seda nimetatakse osteopeeniaks.
Osteopeenia ei vii veel ebapiisavate luumurdude või muude probleemideni, mis tekivad täiemahulise osteoporoosi korral. Seetõttu peetakse osteopeeniat osteoporoosi eelkäijaks või algavaks osteoporoosiks, millel ei ole veel mingeid sümptomeid.
Kui teil on diagnoositud osteopeenia, peate regulaarselt käima densitomeetrilistel kontrollidel. Samal ajal peate võtma asjakohaseid ennetusmeetmeid. Ennetamine võib sageli takistada osteopeenia arenemist osteoporoosiks.
Trabekulaarse luu skoor (TBS)
Densitomeetrilises uuringus kasutatava DXA meetodi abil saab arvutada ka nn trabekulaarse luu skoori, mis hindab luumassi kvaliteeti sõltumata luutihedusest.
See keskendub luu mikroarhitektuurile, st mineraalide jaotumisele konkreetsetes luude osades, kõige sagedamini lülide lülisambaosas.
TBS-väärtuse alusel saab määrata luumurru riski. TBS-väärtus alla 1,32 näitab luukvaliteedi vähenemist ja luu mikroarhitektuuri halvenemist.
FRAX murdumisriski kalkulaator
FRAX (Fracture Risk Assessment Tool) on WHO poolt välja töötatud arvutipõhine kalkulaator, millega hinnatakse 10-aastast luumurru riski osteoporoosikahtlusega patsiendil.
Tegemist on küsimustikuga, milles patsient vastab 11 põhilisele diagnostilisele küsimusele osteoporoosi riskitegurite kohta. Kui patsiendil on densitomeetrilised tulemused, siis on 12 küsimust.
Patsient saab seda küsimustikku tasuta täita veebilehel sheffield.ac.uk. Tulemuste tõlgendamine jääb siiski arsti ülesandeks.
Laboratoorsed vereanalüüsid
Osteoporoosile on iseloomulik luumatriiksi kadu, mis on põhjustatud luuainevahetuse tasakaalustamatusest. Seetõttu on võimalik hinnata erinevaid biokeemilisi parameetreid veres, et kajastada muutusi luurakkude ainevahetuse aktiivsuses.
Vereanalüüsid aitavad välistada ka muid haigusi, mis võivad olla vastutavad sekundaarse osteoporoosi tekkimise eest.
Diagnoosimise ajal tuleb osteoporoosikahtlusega patsiendil määrata peamiselt allpool esitatud tabelis loetletud markerid. Esitatud kontrollväärtused on mõeldud üle 50-aastastele inimestele.
Tabelis loetletud markerid
| Marker | Lühend | Proovimaterjal | Võrdlusväärtused |
| Vereloome | KO | täisveri | Mitmesugused |
| Glükoos | GLU | täisveri | 3,3-5,5 mmol/l |
| Kreatiniin | KREA | Seerum | Mehed: 60-100 µmol/l Naised: 50-90 µmol/l |
| Albumiin | ALB | Seerum, plasma | 36-45 g/l |
| Leeliseline fosfataas | ALP | Seerum, plasma | Mehed: 0,88-2,13 μkat/l Naised: 0,88-2,35 μkat/l |
| Alaniinaminotransferaas | ALT | seerum, plasma | Mehed: 0,23-0,68 Naised: 0,12-0,52 |
| Gammaglutamüültransferaas | GMT, GGT | Seerum, plasma | Mehed: 0,25-1,90 μkat/l Naised: 0,18-1,28 μkat/l |
| C-reaktiivne valk | CRP | Seerum, plasma | < 5 mg/l |
| Reumafaktor | RF | seerum, plasma | < 30 kIU/ml |
| Antistreptolüsiin O | ASLO | seerum | < 200 IU/ml |
| Glomerulaarfiltratsiooni kiirus | GF | Seerum | > 1,5 ml/s/1,73m2 |
| Valguelektroforees | ELFO | seerum | erinevad |
| Kollageeni 1 C-terminaalne telopeptiidifragment | CTx-1 | Seerum | Mehed: 204,0-504,0 ng/l Naised: 330,0-782,0 ng/l |
| Osteokaltsiin | OC | Seerum | Mehed: 14,0-46,0 µg/l Naised: 13,0-43,0 µg/l |
| Prokollageeni 1 propeptiidid | P1NP | Seerum | 25,9-43,0 µg/l |
| Luu leeliselise fosfataasi fraktsioonid | bALP | Seerum | Mehed: 23,0-75,0 % Naised: 20,0-74,0 %. |
| D-vitamiin (kokku) | D | Seerum, plasma | 60,0-200,0 nmol/l |
| Kaltsium | Ca | seerum | 2,15-2,51 mmol/l |
| Fosfor | P | seerum, plasma | Mehed: 0,75-1,35 mmol/l Naised: 0,85-1,50 mmol/l |
| Paratüreoidhormoon | PTH | Seerum | 15,0-65,0 ng/l |
| Prolaktiin | PRL | Seerum | Mehed: 2,1-17,7 µg/l Naised: 2,0-29,2 µg/l |
| Tirotroopiline hormoon | TSH | Seerum | 0,50-5,40 µIU/ml |
| Vaba türoksiin | fT4 | Seerum | 11,6-22,7 pmol/l |
| Östradiool (naistel) | E2 | Seerum | Mitmesugused |
Ülemaailmne osteoporoosipäev langeb 20. oktoobrile. Selle päeva jooksul pakuvad paljud tervishoiuasutused ja organisatsioonid tasuta loenguid või sõeluuringuid, mille eesmärk on osteoporoosi ennetamine ja varajane avastamine.
Tagajärjed, prognoos
Kõige tõsisemaks osteoporoosi tagajärjeks on valulikud luumurrud. Prognoosi poolest on kõige ohtlikumad reieluukaela murrud.
Pärast reieluukaela murdu sureb ühe aasta jooksul tüsistuste tõttu ligikaudu 20% patsientidest.
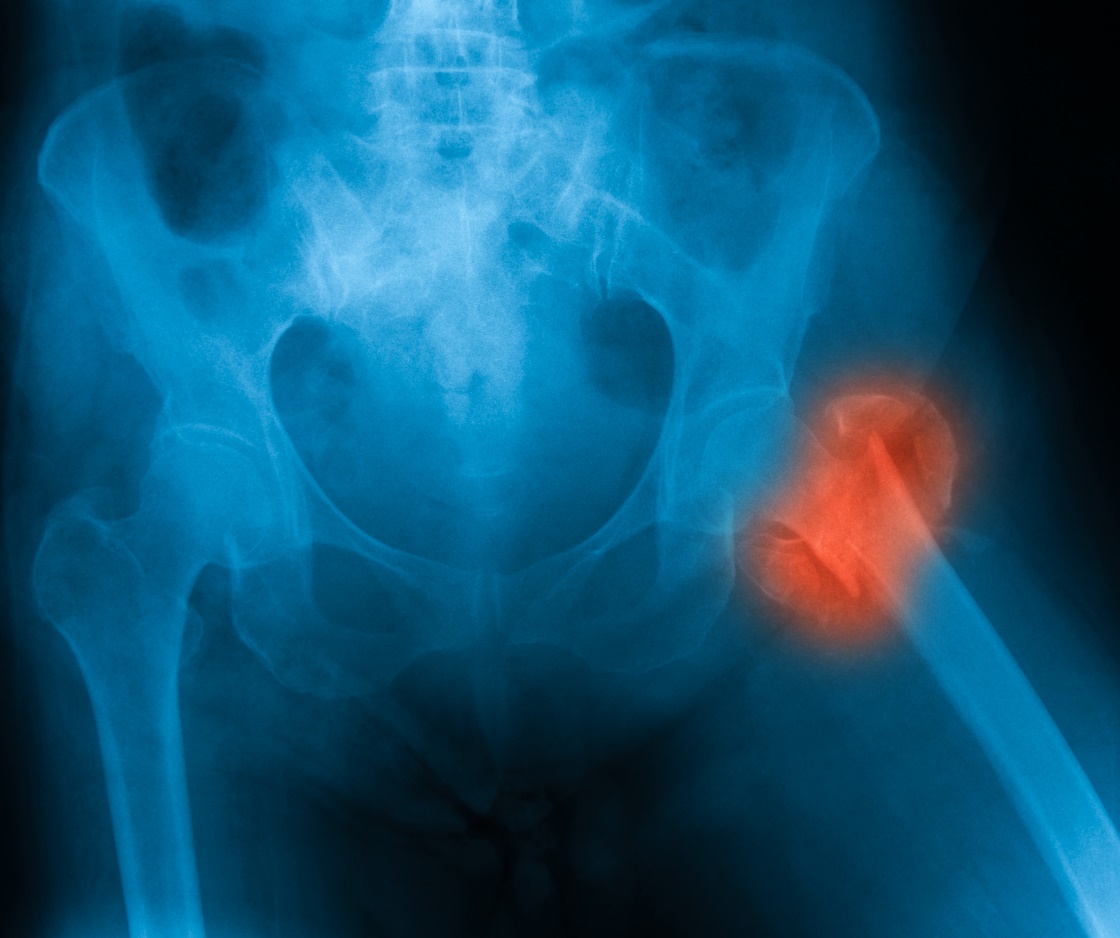
Osteoporoosi muud tagajärjed on krooniline luu- ja lihaskonna valu ja sellega seotud võimetus teha mõningaid tavalisi tegevusi. See võib põhjustada sotsiaalset taganemist ja psühholoogilisi raskusi.
Hinnanguliselt iga kolmas üle 50-aastane naine ja iga viies üle 50-aastane mees saab osteoporoosi tagajärjel luumurru. Keskkonna- ja toitumisfaktoritest (nt päikesevalguse ja vitamiinide puudumine jne) tingituna on luumurdude risk Euroopas kõige suurem Skandinaavia riikides.
Ennetus
See, mida sööte noorena, ootab teid vanana...
Mis tahes haiguse puhul on ennetamise aluseks elustiil, mis hõlmab tervislikku toitumist ja liikumist.
Osteoporoosi puhul on väga oluline mitte unustada luumassi ülesehitamist juba noorelt.
Noorukieas kaalub uue luu moodustumine üles luustumise hävimise. See toob kaasa kasvu. Umbes 25-aastaselt saavutame nn luumassi tipu. See tähendab, et selles vanuses on meie luud parimas seisus. Umbes 35-aastaselt hakkab luumass loomulikult vähenema. Luude kadumise protsent võib tervetel inimestel olla erinev, sõltuvalt geneetikast, elustiilist või noorena üles ehitatud luumassi kvaliteedist.
Mis on hea luumassi ülesehitamiseks?
Eelkõige mitmekesine ja kvaliteetne toitumine, mis tagab piisava kaltsiumi, magneesiumi, B-vitamiinide ja K2-vitamiini saamise looduslikest allikatest.
Samuti on vaja tagada piisav D-vitamiini tarbimine, mida tuleb sageli toetada sobivate toidulisanditega. Nende võtmisel tuleb järgida arsti või apteekri soovitusi.
Loe ka:
Luutihedus: millised on tervislikud väärtused testimisel ja kuidas neid suurendada?
Luumassi suurendamiseks on oluline ka regulaarne liikumine. Liikumise intensiivsust tuleks kohandada vastavalt vanusele ja praegusele füüsilisele seisundile. Eelkõige on kõige tõhusamad jõuspordialad, näiteks jõutreeningud.

Mida jälgida?
Selleks, et hoida luumassi võimalikult heas seisukorras, tuleb vältida eelkõige järgmisi tegevusi:
- istuv eluviis
- liigne suhkrutarbimine, mis vähendab kaltsiumi imendumist
- liigne loomsete valkude, punase liha ja vorstide tarbimine, mille ainevahetus suurendab kaltsiumi eraldumist luudest
- liigne soolatarbimine, mis suurendab kaltsiumi eritumist
- alkohol, mis vähendab kaltsiumi imendumist
- suitsetamine, kuna nikotiin mõjutab negatiivselt kõrvalkilpnäärmehormooni tootmist ja luurakkude aktiivsuse tasakaalu erinevate mehhanismide kaudu
Kohv ja osteoporoos - kuidas see tegelikult on?
Mitte ainult kohvi, vaid ka teised populaarsed kofeiinijoogid on juba aastaid musta nimekirja kantud seoses nende mõjuga luutervisele.
Kofeiini kahjulik mõju luu ainevahetusele on seotud peamiselt selle diureetilise mõjuga, aga ka selle mõjuga D-vitamiini retseptoritele.
Suurenenud diurees (uriinieritus) pärast kofeiinisisaldusega joogi tarbimist suurendab kaltsiumi eritumist uriiniga. Mõju D-vitamiini retseptoritele omakorda mõjutab negatiivselt kaltsiumi imendumist.
See võib olla eriti problemaatiline inimestel, kes tarbivad suuri kofeiiniannuseid ja kes ei asenda kaltsiumikadu toiduga, st ei ole tasakaalustatud toitumisega.
Seetõttu ei soovitata suurte kofeiiniannuste tarbimist osteoporoosi ennetamiseks ja raviks.
Kohvi joomine mõistlikus koguses (nt 2 tassi päevas, mis sisaldab 8 g kohvi) ei avalda siiski märkimisväärset mõju osteoporoosile.
Kuidas seda käsitletakse: pealkiri Osteoporoos
Osteoporoosi ravi: ravimid, vitamiinid ja mineraalid. Mis veel aitab?
Näita rohkemOsteoporoos ravib
Muud nimed
Huvitavad ressursid