- ZAVORAL, Miroslav, toim. Mařatka gastroenteroloogia: patofüsioloogia, diagnostika, ravi. Praha: Kaarli Ülikool, kirjastus Karolinum, 2021. ISBN 978-80-246-5002-9.
- MARTÍNEK, Jan ja Pavel TRUNEČKA. Gastroenteroloogia ja hepatoloogia algoritmides. Praha: CASi hepatoloogia ja biokeemia instituut, v. v. i.: Maxdorf, [2021]. Jessenius. ISBN 978-80-7345-684-9
- solen.sk - Mittespetsiifilise soolepõletiku ravi tänapäeval. Solen. doc. MUDr. Ladislav Kužela, CSc.
- medicinapropraxi.cz - Idiopaatiline soolepõletik üldarsti vaatenurgast. Meditsiinipraktika. Dr. Petr Huvar.
- healthline.com - Kõik, mida tahate teada IBS-i kohta. Healthline. Jaime Herndon, MS, MPH, MFA.
Mittespetsiifiline põletikuline soolehaigus, IBD: millised on tüübid ja sümptomid?

Mittespetsiifiline soolepõletik mõjutab enamasti noori inimesi vanuses 20-35. Selle haiguse esinemissagedus suureneb pidevalt. IBD peamised esindajad on Crohni tõbi ja haavandiline koliit. Miks tekib põletik ja kuidas see avaldub?
Kõige tavalisemad sümptomid
- Malaise
- Kõhuvalu
- Liigesevalu
- Suurenenud kehatemperatuur
- Krambid kõhus
- Kõhulahtisus
- Lööve
- Paisumine - kõhupuhitus
- Väsimus
- Konjunktiivi punetus
Omadused
IBD etioloogia on suhteliselt tundmatu, kuid selle tekkimisel on mitmeid riskitegureid.
Põletiku tüübid, sümptomid, diagnoosimine, ravivõimalused, ennetamine ja palju muud huvitavat teavet leiate artiklist.
IBD: mittespetsiifiline soolestiku põletik
IBD puhul on tegemist idiopaatilise kroonilise soolepõletikuga. Põhilisi fenotüüpe nimetatakse Crohni tõveks (CD) ja haavandiliseks koliidiks (UC). Kliinilises praktikas on olemas ka kolmas, mööduv, kuid määratlemata tüüpi soolepõletik.
Selle haiguse esinemissagedus on kasvav. Peamiselt esineb seda haigust 20-35-aastastel inimestel. Viimastel aastatel on aga IBD ilmnenud ka lastel ja eakatel.
Ligikaudu 10% juhtudest esineb enne 18. eluaastat.
Haigestumus on veidi sagedamini levinud naissoost. Geograafiliselt on haigestumus kõige levinum Põhja-Euroopas, Ühendkuningriigis ja Põhja-Ameerikas.
IBD põhijagamine:
- Haavandiline koliit
- Crohni tõbi
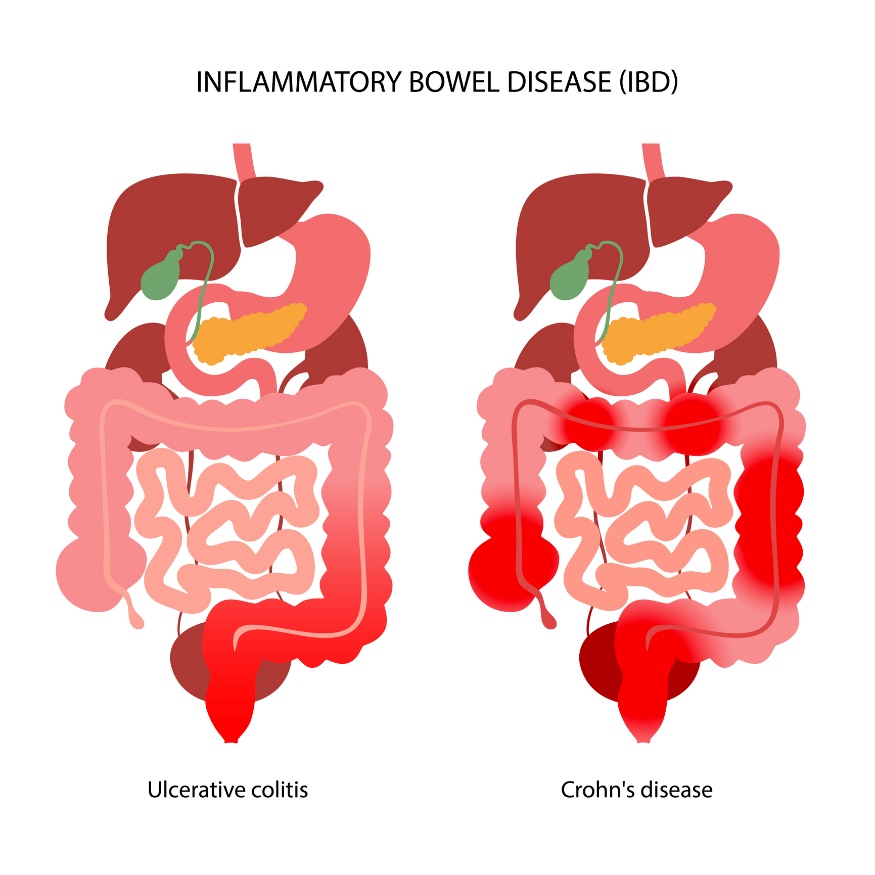
Haavandiline koliit on mittespetsiifiline käärsoole limaskesta põletik. Haigus mõjutab käärsoole limaskesta ja submukoosa kihti. Põletikulised muutused lokaliseeruvad pärasoole ja käärsoole piirkonnas.
Crohni tõbi on põletik, mis mõjutab kõiki sooleseina kihte. See võib esineda igas seedetrakti osas, alates suuõõnest kuni pärasooleni. Kõige sagedamini on mõjutatud ileotsekaalne piirkond (peensool ja jämesool).
Suurim erinevus Crohni tõve ja haavandilise koliidi vahel on põletiku paiknemine. Erinevalt UC-st võib CD kahjustada mis tahes osa seedetraktist. Tegemist on autoimmuunhaigusega.
IBD põletikureaktsioon muutub krooniliseks, sest see "säilib" ja kordub seedetraktis. Sõltuvalt eluviisist ja ravist on haigusel üksikud asümptomaatilised, puhke- ja ägenemisetapid.
Seega hõlmab mittespetsiifiline soolepõletik 2 erinevat eluaegset haigust (UC ja CD ), mida iseloomustavad remissioonid (leevendamine) ja retsidiivid (halvenemine).
Nii UC kui ka CD häirivad füsioloogilist seedimist ja toitainete nõuetekohast imendumist (assimilatsiooni) organismis.
Põhjustab
Tegemist on sisemiste ja väliste tegurite kombinatsiooniga, mis viib spontaanselt korduva põletikuprotsessini.
Nagu haiguse nimi viitab, ei ole selle põhjus täielikult arusaadav. Uuringute ja uurimistööde tulemused viitavad riski- või vallandavate tegurite olemasolule.
- Sisemine riskitegur
- Väline riskitegur
Sisemine riskitegur
Geneetilised tegurid ja perekondlik anamnees mängivad rolli. Geneetilised mõjud on olulised haiguse perekondliku esinemise tõttu (umbes 15 korda suurem CD esinemissagedus esimese astme sugulastel). Samuti mängib rolli IBD koosesinemine teiste geneetiliste haigustega.
IBD esineb peamiselt majanduslikult arenenud riikides. Kõrge hügieenitase arenenud riikides koos ebaküpsete soolestiku immuunsüsteemiga ei tunne ära füsioloogilise soolestiku antigeene ja tajub neid patogeensetena.
Patofüsioloogiliselt on tegemist antigeeni vale tõlkimisega T-lümfotsüütide poolt. Enterotsüütide (soole limaskesta rakud) poolt tõlgitud antigeen vallandab põletikulise reaktsiooni. Maakeeli öeldes on tegemist immuunvastuse düsregulatsiooniga tavalistele soolebakteritele.
Väline riskitegur
Sagedased või rasked soolenakkused, mitmesugused seedetrakti haigused võivad geneetilise eelsoodumusega inimesel põhjustada soole limaskesta põletikulise reaktsiooni.
Bakteriaalse soolestiku mikrobioomi halba seisundit arutatakse praegu IBD vallandajana.
Käsikäes seedetrakti haigustega on riskiteguriks antibiootikumide ja tugevate põletikuvastaste ravimite sagedane kasutamine.
SIBO: Mis on bakteriaalse soolestiku ülekasvu sündroom, sümptomid...
Ebaõige eluviis kroonilise stressi, ebatervisliku tasakaalustamata toitumise ja suitsetamise näol on peamised välised riskitegurid.
Liiga palju lihtsaid rafineeritud suhkruid sisaldav toitumine ning valkude ja kiudainete vähesus kahjustab soolestiku mikrofloora koostist, suurendades seeläbi põletikuriski.
Kokkuvõte võimalikest põhjustest ja vallandajatest:
- Geneetiline eelsoodumus
- Defektne immuunsüsteemi vastus
- Liigsed soolenakkused ja -haigused
- Soolestiku bakteriaalse mikrobioomi tasakaalustamatus
- Ebatervislik toitumine, mis sisaldab palju rafineeritud suhkrut
- Sage antibiootikumide kasutamine
- Krooniline stress
- Suitsetamine ja alkohol
sumptomid
Üldiste sümptomite hulka kuuluvad liigne väsimus, üldine nõrkus ja kehakaalu langus. Kehakaalu langus tekib kõhulahtisuse ja halva soolestiku imendumise tõttu.
Rektaalne verejooks, veri väljaheites ja kõhulahtisus on sagedasemad haavandilise koliidi puhul. Kõhuvalu on tüüpilisem Crohni tõvele. Siiski on sümptomid sarnased.
Võimalikud on ka soolevälised ilmingud, mis ilmnevad aastaid hiljem. Näiteks on liigesevalu, artriit, maksakahjustus, silmapõletik ning nahavähendused ja -haigused. Seetõttu on vajalik tervisliku seisundi regulaarne jälgimine arsti poolt.
Põletikulise soolehaiguse pikaajaliste tüsistuste hulka kuulub suurenenud risk haigestuda jämesoolevähki (käärsoolevähki).
Kokkuvõte põletikulise soolehaiguse sümptomitest:
- Kõhuvalu
- Paisunud kõhu tunne
- Krambid kõhus
- Seedehäired
- Kõhulahtisus
- Väljaheitevajadus
- Kaalukaotus
- lima ja vere esinemine väljaheites
- Suurenenud väsimus
- Kehatemperatuuri tõus
Diagnostika
Arst keskendub eelkõige toitumisele, eluviisile, kaasnevatele haigustele ja perekonna anamneesile.
Rutiinselt võetakse vere- ja väljaheiteproove. Kerge IBD puhul võivad põhilised laboratoorsed vereanalüüsid olla normaalsed. Nende tähtsus seisneb teiste haiguste välistamises. Ulatuslikumate IBD vormide puhul võib tuvastada ka muutusi verepildis.
Diagnoos tehakse endoskoopilise uuringu, sealhulgas limaskestaproovide võtmise teel, mille käigus määratakse kindlaks IBD täpne tüüp ja ulatus (lokalisatsioon).
Endoskoopilise uuringu (gastroskoopia, koloskoopia) käigus leitakse IBD esinemisel tüüpiline endoskoopiline pilt soole limaskestast, mis puutudes veritseb. Sageli esinevad haavandid.
Näidustatud võivad olla ka muud kuvamismeetodid, nagu kompuutertomograafia (CT) ja magnetresonantstomograafia (MRI).
Laiendatud diagnoosi osana on oluline eristada haavandilist koliiti ja Crohni tõbe. Laboratoorsetest on eristamiseks eriti kasulikud vereanalüüsid p-ANCA ja ASCA antikehade suhtes.
Kursus
Haiguse kulgu on kirjeldatud sümptomeid käsitlevas osas.
IBD ennetamine
Geneetilise eelsoodumuse ja autoimmuunhaiguse puhul ei ole ennetamine enamasti võimalik. Väliseid riskitegureid on aga võimalik kõrvaldada. Need on just elustiili ja eluviisi tegurid.
Eelkõige on tegemist toitumisega, mis peaks olema korrapäraselt tervislik ja tasakaalustatud. Liiga palju lihtsaid rafineeritud suhkruid, vähe valke ja lahustuvaid kiudaineid sisaldav toitumine halvendab soolestiku mikrofloora koostist ja suurendab põletikulise haiguse riski.
Alkohol ja tubakatoodete suitsetamine on selle haiguse, aga ka teiste haiguste riskitegurid.
Kuigi see kõlab klišeena, on igapäevane krooniline stress paljude füüsiliste ja psühholoogiliste haiguste ja häirete potentsiaalne vallandaja kehas. Seetõttu on soovitav keha taastamine, kvaliteetne uni ja stressi kõrvaldamine.
Vajalik on seedetrakti (ja muude) infektsioonide ennetamine ja nende põhjalik ravi arsti järelevalve all. Prebiootikumid ja probiootikumid on kasulikud, et toetada soolestiku bakteriaalset tasakaalu.
Sage ravi ärritavate ravimitega, nagu antibiootikumid, kortikosteroidid, mittesteroidsed reumaevastased ravimid või hormonaalsed kontratseptiivid, on samuti risk.
IBD ennetamine:
- Tasakaalustatud ja toitev toitumine
- piisav valkude ja kiudainete sisaldus toidus
- rafineeritud suhkru väljajätmine toidust
- toidutalumatuse ja allergiate järgimine
- igapäevase stressi kõrvaldamine
- füüsilise ja psühholoogilise stressi kõrvaldamine
- organismi piisav taastumine
- seedetrakti infektsioonide ennetamine
- infektsioonide ravi meditsiinilise järelevalve all
- probiootikumide ja prebiootikumide kasutamine pärast haigestumist
- terviseprobleemide korral arsti külastuse mitte edasilükkamine
Kuidas seda käsitletakse: pealkiri Mittespetsiifiline soolepõletik - IBD
IBD ravivõimalused - ravimid põletikulise soolehaiguse raviks?
Näita rohkemMittespetsiifiline soolepõletik ravib
Muud nimed
Huvitavad ressursid
Seotud