- upjs.sk - Power point Sclerosis Multiplex
- jfmed.uniba.sk - Jesseniuse arstiteaduskonna väljaanded, Sclerosis Multiplex
- solen.sk - Sclerosis multiplex'i esimesed sümptomid ja varajase ravi tähtsus, doktori MUDr. Vladimír Donáth, PhD. SZU II. neuroloogiakliinikust ja FNsP F. D. Roosevelt, Banská Bystrica.
- solen.sk - MULTIPLEX JA AUTOIMMUNE KLEROSIS MULTIPLEX JA AUTOIMMUNE KLEROSIS MULTIPLEX JA AUTOIMMUNE KLEROSIS MULTIPLEX JA AUTOIMMUNE KLEROSIS MULTIPLEX JA AUTOIMMUNE KLEROSIS MULTIPLEX JA AUTOIMMUNE KLEROSIS, doc. MUDr. MUDr. Eleonóra Klímová, CSc., Košice Ülikooli meditsiiniteaduskonna neuroloogia osakond.
- solen.cz - Sclerosis multiplex'i uus perspektiivne ravi, doc. MUDr. Vladimír Donáth, CSc. ja MUDr. Silvia Laurincová, II. neuroloogiakliinik SZU, FNsP F. D. Roosevelt, Banská Bystrica.
- urologiepropraxi.cz - Sclerosis multiplex ja meeste viljakus, dotsent MUDr. MUDr. jozef Marenčák, PhD., Bratislava.
- solen.sk - Sclerosis multiplex ja vajadus interdistsiplinaarse koostöö järele, František Jurčaga, MD, MPH, Sclerosis multiplex'i ravikeskus, Püha Miikaeli haigla, Bratislava
- slovakradiology.sk - Sclerosis multiplex'iga patsientide interdistsiplinaarne ravi.
Mis on hulgiskleroos? Millised on hulgiskleroosi sümptomid?

Sclerosis multiplex ehk hulgiskleroos on kesknärvisüsteemi krooniline haigus. See on kõige levinum närvisüsteemi põletikuline degeneratiivne haigus. Seda põeb umbes 2,5 miljonit inimest kogu maailmas.
Kõige tavalisemad sümptomid
- Malaise
- Kõneraskused
- Valu silmas
- Sage urineerimisvajadus
- Depressioon - depressiivne meeleolu
- Topeltnägemine
- Lihasjäikus
- Kaitsevägi
- Tingimine
- Erektsioonihäired
- Kontsentratsioonihäired
- Mäluhäired
- Neelamishäired
- Meeleoluhäired
- Lihasnõrkus
- Lihaskrambid
- Sügelev nahk
- Pea pöörlemine
- Tremor
- Väsimus
- Ärevus
- Vaatevälja kadumine
- Kõhukinnisus
- ähmane nägemine
- Nägemise halvenemine
- Libiido vähenemine
Omadused
See on kõige levinum närvisüsteemi põletikuline degeneratiivne haigus. Arenenud riikides on see üks levinumaid enneaegse invaliidsuse põhjuseid valdavalt noorte inimeste hulgas.
Seda põeb umbes 2,5 miljonit inimest kogu maailmas.
Sclerosis multiplex = SM (kasutatud lühend).
Naised haigestuvad kuni 3 korda sagedamini kui mehed. Esinemissageduse tipp on 25-35-aastaste vahel, kuid seda võib diagnoosida ka lapsepõlves.
Sclerosis multiplexil on spetsiifiline geograafiline levik. See on kõige levinum Põhjamaade elanikkonnas, nn kaukaasia rassis. Seevastu on see väga haruldane lõunapoolsetel aladel ekvaatori ümbruses ja mustanahaliste seas.
Hiljutine rahvastiku ränne üle maailma on andnud huvitavat teavet selle kohta, milline on risk haigestuda hulgiskleroosi, kui inimene kolib ühest riigist teise. Enne 15. eluaastat toimunud kolimine kannab selle riigi riski, kus ta üles kasvas. Kui kolimine toimus pärast 15. eluaastat, vastab risk selle riigi statistikale, kuhu inimene emigreerus.
Põhjustab
Keskkonnategurite hulka kuuluvad:
- laiuskraad
- ravimata ja korduvad infektsioonid (kõige sagedamini Ebstein-Barri viirus, mis põhjustab nakkuslikku mononukleoosi).
- stress
- D-vitamiini puudus
- suitsetamine
- muutused suguhormoonide tasemes, eriti sünnitusjärgsel perioodil, mis võib seletada suuremat esinemissagedust naistel.
Sclerosis multiplex ei ole kaasasündinud haigus. Ei ole tõestatud, et ükski geen seda haigust edasi annaks. Siiski mängib geneetika rolli.
Selle tõestuseks on suurenenud esinemissagedus hulgiskleroosi perekondades.
Esimese astme sugulaste puhul on skleroosipuudulikkuse diagnoosimise risk 10 kuni 50 korda suurem kui perekondades, kus seda haigust ei esine.
Kui ühel identsetest kaksikutest diagnoositakse hulgiskleroos, on teise kaksiku puhul haiguse risk kuni 30%.
Selleks, et selle haiguse olemuse üle lähemalt arutleda, tuleb selgitada mõningaid tundmatuid mõisteid.
Lümfotsüüdid
Neid on kahte tüüpi.
Lümfotsüütide tüübid:
- T-lümfotsüüdid
- B-lümfotsüüdid
T-lümfotsüüdid on valgelibled, mida leidub tüümuses, veres ja lümfisõlmedes.
Teatud äratundmisomaduste alusel suudavad nad tuvastada kahjustaja ja seda rünnata. Samuti kutsuvad nad appi teisi põletikurakke. Nii tekib põletik.
B-lümfotsüüdid moodustuvad luuüdis. Kui nad puutuvad kokku haigustekitajaga, muutuvad nad plasmarakkudeks, mis moodustavad antikehi. Need võivad haigustekitajat tõhusalt hävitada.
Mõlemat tüüpi lümfotsüüdid mängivad rolli hulgiskleroosis.
Autoimmuunhaigused
Autoimmuunhaiguste puhul tunnistavad lümfotsüüdid oma kudesid võõrastena ja alustavad rünnakut nende vastu.
Inimese arengu käigus tagatakse, et enamik lümfotsüüte, mis tunneksid oma koed võõrkudena ära, hävitatakse õigeaegselt. Seega ei jõua nad lümfisõlmedesse ja verre.
Lümfotsüüdid, mis ei ole rangelt selekteeritud, pannakse magama. Nad ei saa paljuneda. Ometi aktiveeruvad nad teatud tingimustel.
Neid võivad aktiveerida mitmesugused keskkonnategurid, mida me eespool mainisime.
Müeliin
Müeliin on närvi rasvane kate.
See kest katab närvikiude nii kesk- kui ka perifeerses närvisüsteemis.
See on väga kasulik kate. Lisaks kaitsele võimaldab see ka kiiret infojuhtimist närvis. Kui see kate kaob, kaob ka närvi funktsioon.
Perifeeria närve, näiteks kätes ja jalgades, katavad nn Schwanni rakud. Seljaajus ja ajus moodustavad müeliinirakud oligodendrotsüüdid.
Lümfotsüüdid rändavad ajus ja seljaajus
Kesknärvisüsteem on ülejäänud kehast eraldatud vere-aju barjääriga. Vere-aju barjääri võib kujutleda kui väga väikeste silmadega sõela, mis ei lase peaaegu ühtegi molekuli läbi.
Kuna tegemist on ühe kõige tähtsama ja tundlikuma elundiga, tagab see kaitse, et aju ei pääse võõraste ainete, mürgiste elementide ja teatud ravimite kaudu. Samuti hoiab see ära tarbetud põletikureaktsioonid.
Aktiveeritud lümfotsüüdid toodavad põletikulisi aineid, mida nimetatakse tsütokiinideks, täpsemalt IL-2, INF-γ,TNF-α.
Need tsütokiinid põhjustavad veresoonte endoteeli muutumise. Endoteel muutub "kleepuvamaks". Lümfotsüüdid saavad kergemini tungida veresoontesse. Nad hakkavad tootma proteolüütilisi ensüüme, mis söövitavad vere-aju barjääri, lõhkudes selle kaitsefunktsiooni ja tungides aju- ja seljaaju kudedesse.
Siin vallandavad nad põletikulise reaktsiooni.
Seejärel tungivad mittespetsiifilised T- ja B-lümfotsüüdid purunenud vere-aju barjääri. Nad võivad seal asuda ja toota antikehi.
T-lümfotsüütide roll
T-lümfotsüütide aktiveerimine toimub lümfisõlmedes. Siin kohtuvad T-lümfotsüüdid rakkudega, mis esitavad neile patogeeni. T-lümfotsüütide retseptor tunneb selle ära. See aktiveerib nad, olles valmis alustama rünnakut.
Sel viisil algatatud T-lümfotsüüt rändab kesknärvisüsteemi, kus ta vallandab põletikulise reaktsiooni. Autoreaktiivsete T-lümfotsüütide sihtmärgiks on närvikiudude müeliinikest, mille moodustavad oligodendrotsüüdid.
Müeliini peamine ehitusplokk on müeliini põhiline valk. Aktiveeritud T-lümfotsüüdid on suunatud selle vastu. MBP on sarnase struktuuriga nagu EBV, HHV-6, HBV jne.
Kui lümfotsüüdid organismis on juba aktiveeritud ja suunatud nende viiruste vastu, on väga tõenäoline, et T-lümfotsüüdid eksib MBR-i viirusega ja hakkavad seda hävitama.
Abiks kutsutud tsütokiinid toodavad toksilisi mediaatoreid, mis kahjustavad müeliini. Kahjustatud müeliinist hakkab vabanema üha rohkem toksilisi aineid, mis soodustavad põletikku ja hävitavad selle ümbrust.
Põletiku leviku nõiaring jätkub.
B-lümfotsüütide roll hulgiskleroosi patogeneesis
Nende roll hulgiskleroosi patogeneesis on mitmekülgne. Nad toodavad antikehi (intratserebraalsed IgG, mis on tavaliselt oligoklonaalsed), tsütokiinid (põletikuvastased TNFα ja IL-6 ning põletikuvastased IL-10). Nad on tugevad antigeene esitavad rakud.
Põletikufookuse moodustumine
Kuna põletikureaktsioon on suunatud müeliini vastu, toimub müeliini hävitamine põletikukoldes.
Põletikureaktsioon on erineva ulatusega. Tavaliselt on see piiritletud. Närvikiud on kahjustatud ja lagunevad.
Närvikiudude, eriti aksoni degeneratsiooni mehhanism ei ole selge.
Siiski teame, et demüeliniseerunud närvikiud kaotab võime juhtida elektrivoolu. Kahjustatud närvikiudu tunnevad ära lümfotsüüdid, mis on võimelised kiudu nn perforiinide abil läbi lõikama.
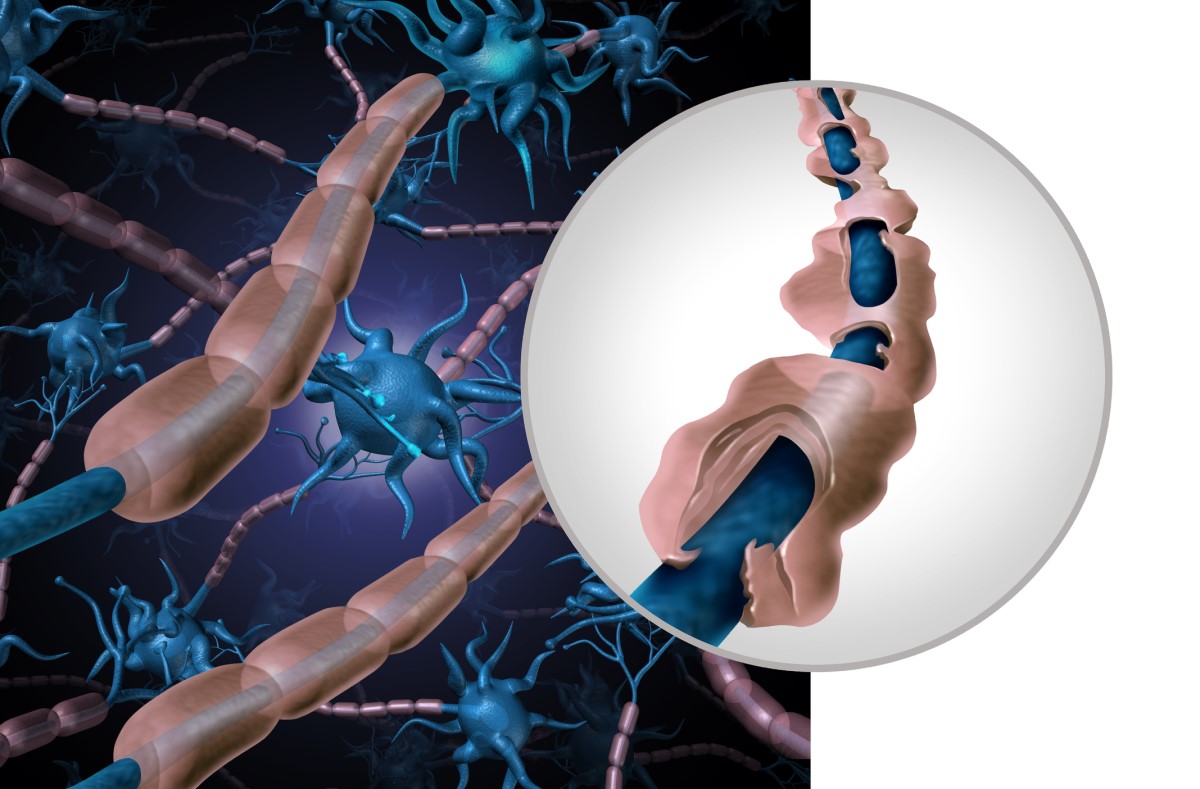
Põletikulise ladestumise, mida nimetatakse naastudeks, hulk ja levik on individuaalne.
Sclerosis multiplex'ile on tüüpiline jaotumine aju vatsakeste ümber, st periventrikulaarselt. Ladestused on paigutatud iseloomulikku mustrisse, mida nimetatakse Dawson'i sõrmedeks.
Need moodustuvad ka vahetult ajukoorest allpool (juxtrakortikaalselt), tentoriumi all aju alumistes piirkondades või kaelalihas.
Kahjustatud närvikiudude taastumine kesknärvisüsteemis ei ole kahjuks võimalik.
Puuduvad kasvufaktorid ja kiiresti moodustuv arm. Kiudude kaotus on seega pöördumatu.
Kahjustatud müeliini taastamine on võimalik ainult haiguse varajases staadiumis. Uus moodustatud müeliin on aga õhem ja lühem. Korduvad põletikureaktsioonid ja müeliini hävitavad protsessid kahjustavad oligodendrotsüüte. Seega on rakkude taastumisvõime aja jooksul täielikult kadunud.
See protsess viib patsiendi püsiva invaliidsuseni.
sumptomid
Nägemishäired kui sclerosis multiplex'i esimene sümptom
Sclerosis multiplexi kõige sagedasem esimene sümptom on nägemisnärvi.
See väljendub tavaliselt ühepoolsete nägemishäiretena. Häirega võib kaasneda valu silma taga või valu silma külgsuunalistel liigutustel. On olemas kaks nägemisneuriidi tüüpi, nimelt ekstraokulaarne ja intraokulaarne.
Tegemist on retrobulbaarse närvi kaasatusega. See tähendab, et põletikuline ja demüeliniseerunud närv asub võrkkesta taga. Selle tõttu esineb lahknevus oftalmoloogiliste leidude ja patsiendi kaebuste vahel. Patsient kaebab nägemisvälja häireid, mõnikord hägusa nägemise tunnet või isegi nägemise kaotust.
Oftalmoloog ei näe aga oftalmoloogilisel uuringul silmade funktsiooni ilmset kahjustust.
Kui ka teised kraniaalnärvid, näiteks silmalihaseid innerveerivad närvid, on demüeliniseerunud, võivad patsiendid kannatada topeltnägemise (st diploomia) all.
Pearinglus, tasakaaluhäired, jäsemete värisemine, kõnehäired
Väikeaju kahjustus väljendub liigutuste koordinatsiooni häiretena.
Samuti võib esineda jäsemete värinat. Patsiendid tajuvad seda kui võimetust sooritada õrnemaid liigutusi.
Väikeaju teiste osade, nn arenguliselt vanemate osade kahjustus põhjustab ebakindlustunnet ruumis ja raskusi tasakaalu säilitamisel.
Patsiendid kannatavad düsmetria all, mis väljendub ebatäpsuses sihtimisel, näiteks suutmatus tabada võtmeauku, esemete järele sirutamisel, näo puudutamisel silma tabamisel jne.
Kõnehäirete hulka kuuluvad niinimetatud tserebraalne või kõnekäänd, düsartria või ebaselge kõne.
Jäsemete nõrkus ja tuimus või sagedane komistamine
Muud sclerosis multiplexi sümptomid on sensoorsed häired ja tsentraalne parees. Parees on jäsemete nõrkus, mis on seotud spastilisusega. Parees võib olla erineva raskusastmega. Pingutuse korral võib esineda kerget nõrkust, mida võib kogeda pikkadel jalutuskäikudel komistamisena või matkamisel või sportimisel tavaliste marsruutidega mitte hakkama saamisena.
Kõige raskema astme puhul on tegemist jäsemete täieliku liikumatusega.
Uriinihäired ja raskused seksuaalelus
Patsiendi jaoks on sulgurlihase funktsiooni häired eriti ebameeldivad.
Spontaanselt ei maini arstid neid. Paljud arstid on mures küsimuste pärast, mis paneksid noore patsiendi hätta. Kõige levinumad on urineerimishäired. Nende hulka kuuluvad nn imperatiivne micturatsioon, st äkiline urineerimissoov koos hirmuga märatsemise ees, võimetus urineerida, sagedased ja korduvad uriinipõletikud või uriinipidamatus.
Kuni 60% meestest kannatab erektsioonihäirete all.
Uroloogilis-neuroloogilised häired on kroonilise neuroloogilise haigusega patsientide elukvaliteedi halvenemise üks tõsisemaid tegureid.
Seedetrakti häired
Raskete sümptomite hulka kuuluvad neelamishäired ehk düsfaagia. Need hõlmavad suuõõnesisu (vedelikud, toit) aspiratsiooni kopsudesse.
Lisaks kannatavad patsiendid sageli ebamääraste tunnete all kõhus, millega kaasnevad krambid või valu. Need on seotud soolefunktsiooni ja -motoorika häiretega. Harva esinevad obstruktsioon (kõhukinnisus), kõhulahtisus, raskused väljaheites või suutmatus adekvaatselt välja heita.
Vaimse tervise ja emotsionaalsete raskuste kohta hulgiskleroosi korral
Pärast sclerosis multiplex'i diagnoosi on patsiendid šokis.
Arst ei suuda neile täpselt selgitada, kuidas nad haiguse endale tekitasid, mida nad on oma elus valesti teinud, et nad ei ole haigust pärinud ega nakatunud.
Siiski teavitatakse neid haiguse kiirest kulgemisest ja pikaajalise ravi vajadusest. Nad leiavad, et ravi ei paranda haigust täielikult, vaid aeglustab ainult selle kulgemist.
Väga sageli surfavad nad internetiportaalides. Nad loevad lugusid noortest inimestest, kes on peatselt pärast diagnoosimist ratastooli sattunud.
Pealtnäha lahendamatu olukord toob kaasa ärevust, depressiooni, emotsionaalseid kõikumisi.
Haiguse hilisemas staadiumis arenevad kognitiivsed häired, raskused mõtlemise, mälu ja käitumisega.
Olukorda raskendab patoloogiline väsimus, mille all patsiendid kannatavad juba haiguse algusest peale.
Sclerosis multiplex'ile on iseloomulik, et väsimus süveneb kuuma ilmaga. Patsientidel on väga raske taluda kõrgemaid keskkonnatemperatuure.
Haiguse progresseerumise tõhusamaks jälgimiseks ning sclerosis multiplex'i puude ja sümptomite raskusastme kvantifitseerimiseks on välja töötatud nn Kurtzke'i puude ja raskusastme skaala (EDSS).
Selle skaalaga hinnatakse seitsme funktsionaalse neuroloogilise süsteemi kahjustust.
Need süsteemid on järgmised:
- nägemine
- motoorika
- kehatüve funktsioonid
- väikeaju funktsioonid
- sfinkterid
- sensoorsed raskused
- kognitiivsed funktsioonid
- väsimus
Arst otsustab, millist tüüpi ravi valida EDSS-i väärtuse alusel. Ta jälgib, kui stabiilne on haigus või kas see progresseerub ravist hoolimata.
Diagnostika
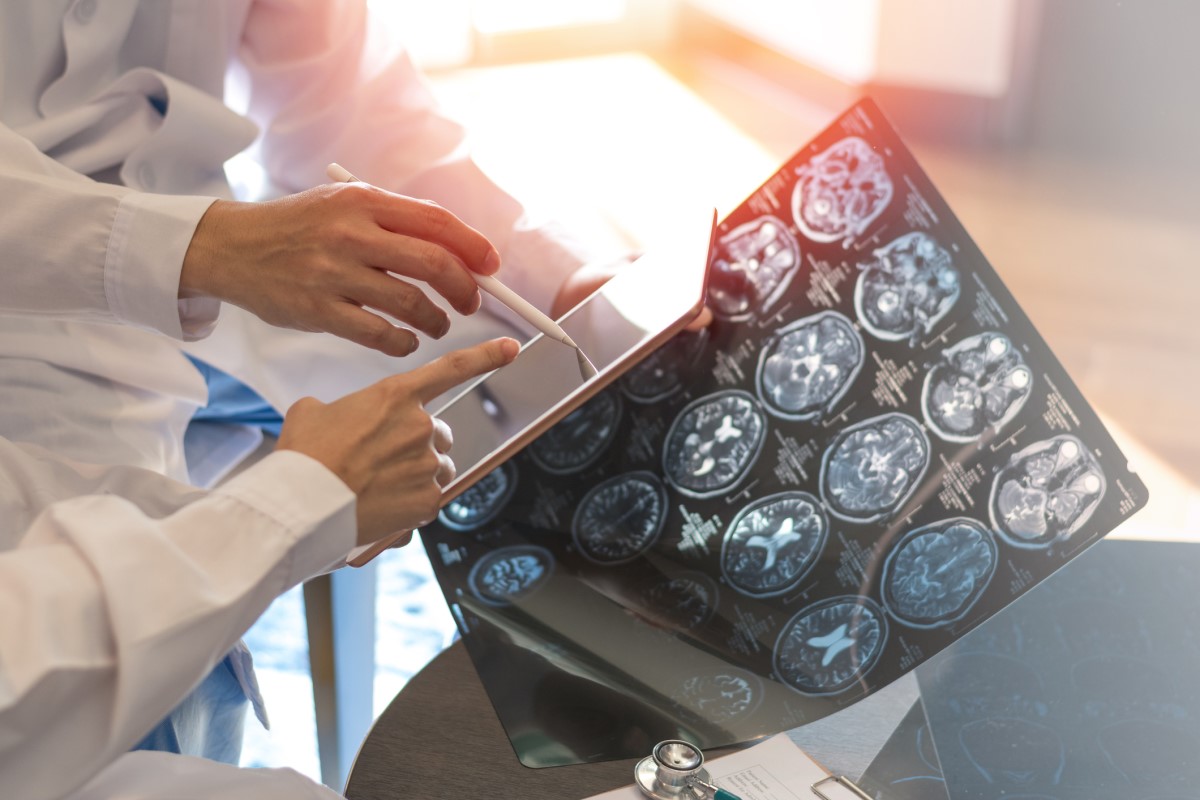
Magnetresonantstomograafia
Aju ja seljaaju magnetresonantstomograafia (MRT) on üks kõige paljastavamaid uuringuid.
See kujutisuuring näitab demüeliniseerivaid kahjustusi, mida nimetatakse plaatideks.
Leiud on üsna tüüpilised. Nende hulka kuuluvad mitmed hüperintensiivsed (helendavad) fookused tüüpilistes ajupiirkondades. Neid leidub kõige sagedamini vatsakeste ümbruses, ajukoores, ajutüvel, väikeajus, nägemisnärvides või seljaajus.
Oluline on jälgida kahjustuste desaturatsiooni pärast kontrastaine gadoliiniumi manustamist. See nn kahjustuse suurenemine näitab värsket kahjustust. See näitab haiguse või krambihoogude ägedust.
Lumbaalpunktsioon
Tserebrospinaalvedeliku uurimine on diagnostika oluline osa.
Seda võetakse lumbaalpunktsiooni teel.
Eriti noored patsiendid kardavad seda protseduuri kõige rohkem. Selle keeldumine aga aeglustab ja takistab edasist diagnoosimist ja lõppkokkuvõttes ka ravi.
See on suhteliselt lihtne invasiivne protseduur, mida teevad kogenud neuroloogid.
See võtab aega umbes 5-10 minutit ja seda võib teha patsiendi toas või uuringuruumis.
Pärast protseduuri on oluline järgida lümfisurvejärgset raviskeemi. 24 tundi voodipuhkust horisontaalses kehaasendis, rohkelt vedelikku ja kofeiinisisaldusega jookide või tablettide tarbimist.
Lisaks põhilisele biokeemilisele ja tsütoloogilisele pildile annab lüsaadi laboratoorsel hindamisel tõendeid intratekaalse immunoglobuliini (IgG) sünteesi kohta isoelektrilise fookuse (IEF) abil. See test, kuigi mittespetsiifiline, on positiivne enam kui 90%-l sclerosis multiplexiga patsientidest.
Oluline tegur on vähemalt kahe oligoklonaalse IgG riba olemasolu, mis esinevad ainult lümfotsüütides ja puuduvad seerumis. See viitab lümfotsüütide suurenenud aktiivsusele kesknärvisüsteemis.
Sclerosis multiplex'i lõplik diagnoos peab vastama nn McDonald'i kriteeriumidele.
Neid on korduvalt läbi vaadatud, viimati 2017. aastal. Need kirjeldavad nn dissemination in space and time, mis viitab haiguse progresseerumisele.
Disseminatsioon ruumis tähendab, et uued demüliniseeruvad kahjustused on MRT-uuringutel selgelt määratletud kohtades.
Hajumine ajas näitab olukorda, kus on olemas uued demüeliniseeruvad kahjustused, kuid need on ka põletikulised.
McDonaldi kriteeriumide uus määratlus hõlmab ajas leviku puhul ka positiivset liquori leidu, st näidatud oligoklonaalset komponenti või intratekaalset immunoglobuliini G-tüüpi (IgG) sünteesi. See leid viitab samuti kesknärvisüsteemis esinevale põletikulisele aktiivsusele.
Nende kriteeriumide kohaselt saab skleroos multiplex'i diagnoosi kindlaks teha juba esimesel magnetresonantstomograafilisel (MRT) uuringul. Teisalt tuleb märkida, et skleroos multiplex'i diagnoosi kinnitamiseks või välistamiseks ei ole 100% usaldusväärset testi.
Väljakutsutud potentsiaalide uurimine
See on objektiivne ja mitteinvasiivne diagnostiline meetod, mida kasutatakse kliiniliselt vaiksete kesknärvisüsteemi kahjustuste avastamiseks.
Väljapööratud potentsiaalid on kesknärvisüsteemi vastus hästi määratletud stiimulile perifeerias.
Need peegeldavad erutuse ja teabe leviku kvaliteeti närviraduure kaudu.
Eristatakse järgmisi tüüpe:
- visuaalne (VEP)
- somatosensoorsed (SEP)
- auditiivne ajutüvi (BAEP)
- motoorsed esilekutsutud potentsiaalid (MEP)
Sclerosis multiplex'i puhul on leiuks juhtivuse aeglustumine või erutuse ülekande täielik blokeerumine läbi närviradu, tüüpilise lainekuju muutus või puudumine.
Sclerosis multiplex'i diferentsiaaldiagnostika
Lisaks hulgiskleroosile on mitmeid muid haigusi, millel on ajus demüliniseerivaid muutusi. Need võivad oma kulgemise ja sümptomite poolest sarnaneda ja jäljendada hulgiskleroosi.
Sclerosis multiplex'i õige diagnostiline järeldus hõlmab nende kõige sagedasemate haiguste välistamist:
- Paraneoplastilised sündroomid
- Aju- või seljaaju kasvajad
- Kesknärvisüsteemi lümfoom
- Kaela- või rinnaaju seljaaju kompressiooniga seotud diskepsia.
- Arteriovenoossed vaskulaarsed väärarengud.
- Neuroborrelioos
- Kesknärvisüsteemi vaskuliit
- Reumatoidartriit
- Pärilikud spinaalsed/spinotserebellarsed ataksiad
- Täiskasvanueas algav leukodüstroofia
- Mitokondrilised haigused
- Insult
- B12-vitamiini ja foolhappe puudus
- Tsöliaakia
- B-hepatiit
- Fabry tõbi
- Türeopaatia
- hematoloogilised haigused (trombofiilia, monoklonaalne gammopaatia, antifosfolipiidsündroom).
- traumajärgne demüelinisatsioon
Kursus
Kliiniliselt isoleeritud sündroom (CIS) on kõige esimene rünnak, esimene neuroloogiliste sümptomite episood. Seda põhjustab kesknärvisüsteemi demüliniseeriv kahjustus, mis mõjutab aju ja seljaaju keskusi haigusele omistatavas kohas.
Need esimesed sümptomid peavad kestma vähemalt 24 tundi.
Enamikul juhtudest areneb järgneval perioodil välja sclerosis multiplex'i kindel vorm, kõige sagedamini sclerosis multiplex'i retsidiivne-remiteeriv vorm. Väga oluline on CIS varakult ära tunda ja alustada ravi niipea kui võimalik.
Kindel hulgiskleroos jaguneb kulgemise alusel mitmeks vormiks
1. Sclerosis multiplex'i retsidiiv-remiteeriv vorm (RRSM)
Esineb ligikaudu 85% juhtudest.
Seda iseloomustavad nn haigushood. Pärast sümptomite lahenemist ägeda ravi (enamasti kortikosterapeudi) abil paraneb patsiendi kliiniline seisund täielikult või piisavalt. Sellele järgneb erineva pikkusega sümptomiteta periood, mida nimetatakse remissiooniks.
See faas, kus rünnakud vahelduvad remissiooniperioodiga, kestab umbes 10-15 aastat.
Seejärel võib see progresseeruda sekundaarseks krooniliseks progresseeruvaks vormiks (SPSM).
2. Sclerosis multiplex'i sekundaarselt progresseeruv vorm (SPSM).
Pärast iga atahhia korral esineb ainult mittetäielik remissioon. Kliiniline seisund halveneb järk-järgult, üksikute neuroloogiliste piirkondade puue süveneb ja patsiendi puue muutub tugevamaks (EDSS-number suureneb).
SPSMi diagnoos pannakse tagasiulatuvalt, võttes aluseks progressiivse halvenemise esinemise pärast RRSMi algset kulgu.
3. Sclerosis multiplex'i primaarne progresseeruv vorm (PPSM)
Ligikaudu 10% patsientidest esineb püsiv kliiniline halvenemine alates haiguse algusest.
See kulgeb ilma rünnakuteta, st ilma halvenemise ja sellele järgneva rahulikkuse perioodideta.
Sclerosis multiplex ja rasedus
Sclerosis multiplex mõjutab tavaliselt noori naisi, kes on oma reproduktiivse perioodi kõrgpunktis. Seetõttu on loomulik, et patsiendid on mures raseduse kulgemise pärast. Kuidas mõjutab haigus rasedust, kuuekuusi või rinnaga toitmist?
Üks peamisi küsimusi on raseduse ja hulgiskleroosi ravi kokkusobivus ning võimalus sünnitada terve vastsündinu.
Sclerosis multiplex ise ei suurenda tüsistuste riski raseduse ajal.
Jätkuv ravi võib kujutada endast riski. Seetõttu peaks iga DMT-ga patsient eelistama planeeritud rasedust ja konsulteerima eelnevalt oma neuroloogiga.
Varem ei soovitatud sclerosis multiplexiga patsientidele rasedust, kuna see suurendas retsidiivi riski.
Tänapäeval peetakse mõnede autorite sõnul rasedust pigem haiguse progresseerumist kaitsvaks teguriks. Seda seletatakse nn feto-uteriinse immunotolerantsusega.
Väheneb põletikuvastaste Th1-lümfotsüütide aktiivsus ja suureneb põletikuvastaste Th2-lümfotsüütide aktiivsus.
Sclerosis multiplexiga rasedatel ei olnud olulisi erinevusi raseduse pikkuses, loote edenemises ega vastsündinu sünnikaalus. Konkreetne sünnitustüüp (loomulik või keisrilõige) sõltub iga patsiendi neuroloogilistest ja günekoloogilistest leidudest.
Epiduraalanesteesia kasutamine ei ole vastunäidustatud.
Kõige riskantsem periood seoses taastekke esinemissagedusega on 3-6 kuud pärast sünnitust.
Prolaktiini kõrge taseme tõttu, millel on põletikuvastane toime ja mis suurendab retsidiivi riski, ei soovitata rinnaga toitmist kauem kui 4 kuud.
Alates 6. sünnitusjärgsest kuust peaks naine jätkama DMT võtmist, mida ta võttis enne rasedust.
Sclerosis multiplex ja vaktsineerimine
Vaktsineerimine on oluline verstapost inimkonna ajaloos. Sellel on asendamatu koht nakkushaiguste ennetamisel. Seetõttu on õigustatud küsimus selle kasutamise asjakohasusest autoimmuunseid tunnuseid kandvate haiguste, näiteks sclerosis multiplex'i puhul.
Esmalt tuleb kaaluda riski ja kasu suhet.
Vaktsineerimine mitteelusaid tüvesid sisaldavate vaktsiinidega ei kujuta endast suurt kõrvaltoimete riski. Seevastu nõrgestatud mikroorganismidega vaktsiinid võivad ohustatud immuunsüsteemiga inimestel põhjustada nakkuse tekkimise ohtu.
Sclerosis multiplex'i raviks kasutatavad dimetüültskleroosi ravimid võivad vähendada vaktsiini tõhusust või suurendada nakkustüsistuste riski.
Seetõttu tuleb vaktsineerimisse suhtuda ettevaatlikult ja hinnata individuaalselt patsiendi seisundit, immuunprofiili ja haiguse aktiivsust. Kui vaktsineerimine on vajalik, soovitatakse kasutada mitteelustuvaid vaktsiine.
Kui tekib raske retsidiiv, tuleb oodata vähemalt 4-6 nädalat, et saavutada remissiooniperiood.
Kuidas seda käsitletakse: pealkiri Sclerosis multiplex - Sclerosis multiplex - Sclerosis multiplex
Kuidas ravitakse sclerosis multiplex'i? Mida varem, seda parem...
Näita rohkemTelevízna relácia o roztrúsenej skleróze
Sclerosis multiplex ravib
Muud nimed
Huvitavad ressursid
Seotud