Kuidas avastada eesnäärmevähk võimalikult varakult ja millised on ravivõimalused?

See on Euroopas ja kogu maailmas suuruselt teine vähkkasvaja ja kõige levinum vähk meestel. 95% patsientidest elab üle 5 aastat ja umbes pooled neist surevad.
Artikli sisu
Puuduseks on see, et see võib olla pikka aega asümptomaatiline või mittespetsiifiline ja seejärel kasvada väga kiiresti.
Millal tuleb suurendada tähelepanu ja pöörduda arsti poole, loe edasi.
Varajase diagnoosimise korral on tegemist hästi ravitava haigusega.
Hilisema diagnoosimise korral viib see aga patsiendi surmani.
Esimeste sümptomite märkamine ja varajase abi otsimine on oluline.
Ainult siis võib ravi olla edukas.
Mis on eesnäärmevähk?
eesnäärme vähk on pahaloomuline haigus. Kuna tegemist on mehe suguelundite organiga, mõjutab see ainult mehi.
See on üks kolmest kõige sagedasemast selle näärmeorgani haigusest üldiselt. Selle kaks teist väga levinud haigust on põletikulised protsessid ja healoomuline eesnäärme hüperplaasia, mida tuntakse ka BPH nime all.
Pahaloomulise eesnäärmehaiguse korral toimub eesnäärme rakkude ebanormaalne jagunemine, mida ei vajata. Neil puudub funktsioon ja nad ei allu apoptoosile - loomulikule rakusurmale.
Suremus eesnäärmevähki väheneb otseses seoses patsientide teadlikkusega haigusest, varase diagnoosimisega ja patsiendi koostööga ravi ajal.
Eriti tähelepanelikud peaksid olema üle 50-aastased mehed.
Miks see nii on, küsite?
Anatoomilised ja füsioloogilised tingimused
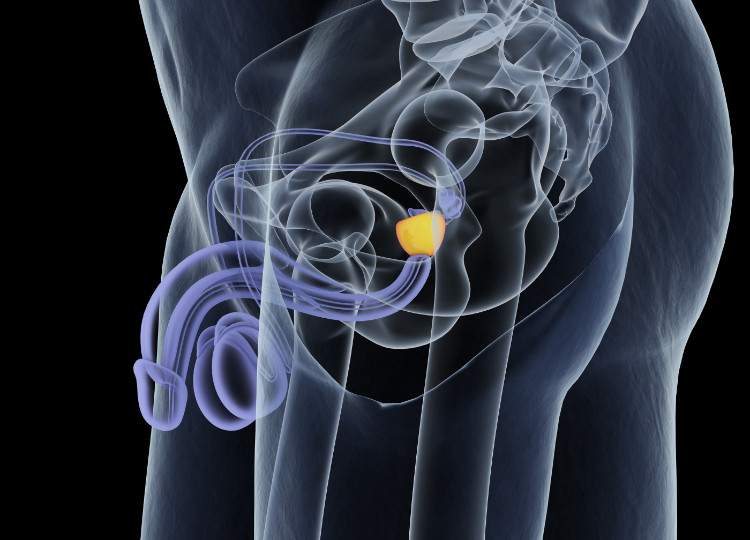
Eesnääre on osa mehe reproduktiivsest süsteemist - täpsemalt suguelunditest.
See asub vaagnapõhja lihaskonnal, häbemepõhja alumise serva taga, põie all (selle aluse all). Võib öelda, et see ümbritseb mehe uretri algust, mis läbib selle keskosa.
See on jäik organ, mis meenutab oma kuju ja suuruse poolest kastanit.
See on ovaalse kujuga, mõõtmetega 4,5 cm x 2 cm x 3 cm.
See koosneb osaliselt lihastest ehk silelihasrakkudest ja sidekoe rakkudest, mis ümbritsevad selle näärmeid. Eesnäärme pind koosneb sidekoe mantlist. See tungib mõnes kohas eesnäärme sisse ja jagab selle mitmeks lohuks.
Anatoomiliselt on tal kaks osa ja kolm lobi.
Eesnäärme alus prastatae ehk ka eesnäärme alus osutab ülespoole põie suunas.
Eesnäärme tipp asub vaagna suunas. Keskmine lüli (lobus medius) asub keskel ja ümbritseb eesnäärme läbivat kusitiitrit. Parem ja vasakpoolne lüli (lobus dexter et sinister) asuvad külgedel.
Eesnäärmete ülesanne on toota õhukest, piimavärvilist hägusat eritist. See sisu koos spermatosoidide ja kõrvalnäärmes moodustunud limasekretsiooniga väljub uretrile.
Need eritised koos spermatosoididega moodustavad ejakulaadi.
Eesnäärmevähi tekkimise tegurid
Vanus - nagu juba kord mainitud, esineb eesnäärmevähk keskealistel meestel.
Enne 50. eluaastat on teatatud vaid umbes 1% juhtudest. Piirvanus, mil see hakkab tekkima, on 50. Siiski on enamik patsiente siiski üle 60. eluaasta.
Selle haiguse tekkimise põhieelduseks on kasvav pikaealisus, mille tulemuseks on eesnäärme pikaajaline kokkupuude hormooniga testosteroon. Seetõttu ei esine seda haigust lapsepõlves ega ka patsientidel, kellel on mingil põhjusel munandid eemaldatud.
Geneetilised tegurid - nagu enamiku vähkkasvajate puhul, arvatakse ka eesnäärmevähil olevat geneetiline eelsoodumus. Haiguse esinemine perekonnas suurendab haiguse riski järglastel kuni kolmekordselt.
Siiski ei ole välistatud ka muud tegurid, mis aitavad kaasa haiguse tekkimisele perekonnas.
Keemilised ja füüsikalised mõjud - kinnitatud kantserogeenid on seotud vähi enda tekkega ja eesnäärmevähk ei ole välditav.
Nende hulka kuuluvad sigaretisuits, tubakasuits, alkohol, aromaatsed süsivesinikud, UV-kiirgus ja muud ioniseeriva ja kiirgava kiirguse liigid.
Lisaks eespool nimetatutele kuulub sellesse rühma veel suur hulk teisi kinnitatud ja kahtlustatavaid kantserogeene.
Eesnäärmevähi sümptomid
Eesnäärmevähk ei pruugi varajases staadiumis mingeid sümptomeid ilmutada.
Kui ennetav kontroll ei ole teie kohustuste nimekirjas, võib väga kergesti juhtuda, et teie järgmine arstivisiit toimub sunniviisiliselt hilises (või lõppjärgus) staadiumis.
Valu
Valu on vähidiagnoosidele tüüpiline. Valu tekib vähi poolt kahjustatud kohas või naaberorganites kasvaja vohamise tõttu või kaugemates organites ja kehaosades metastaaside tekkimise tõttu.
Valu, kui kasvaja paikneb eesnäärmes, on tavaliselt kõhusisene. Patsient tunneb survet või valu vaagnapiirkonnas, alakõhus, mõnikord urineerimisel. Mittespetsiifiliselt võib esineda valu sakraalses lülisambas, mida sageli ekslikult segi aetakse dorsalgiaga (neuroloogiline seljavalu).
Uriinimisraskused
Kasvaja kasv põhjustab mittespetsiifilisi sümptomeid, mis on seotud selle paiknemisega vaagnapõhjalihastes uriinipõie lähedal alumise põie all.
Seetõttu kuuluvad esimeste hoiatusmärkide hulka urineerimisraskused.
- Tüüpiline on sage kuni tungiv urineerimine (polakisuuria) koos uriini osalise või isegi täieliku lekkimisega (inkontinentsus). Sama kehtib ka öösel (nüktuuria), kui patsient ärkab sageli urineerimisvajaduse tõttu.
- Uriinivool on nõrk. Mõnikord võtab uriini tekkimine aega - nn. hilinenud urineerimine.
- Kasvaja edasise kasvu ja surve korral muutub urineerimine raskeks. Seetõttu esineb sageli valulik urineerimine (düsuuria).
- Mõnikord esineb uriinis palja silmaga nähtavat verd.
- Kui kasvaja on juba väga suur, surub see nii palju uretrile, et patsiendil on raskusi urineerimisega. Ta tunneb, et urineerib, kuid urineerib ainult väikese koguse uriini (oliguuria) või lõpuks ei tilguta üldse mitte midagi (anuuria).
- Uriini kogunemise tagajärjel tekib uriinipidamatus, mille tõttu on vaja paigaldada püsivat kateetrit läbi uretra ja põie (uriini äravoolutoru koos kogumiskotiga).
Seksuaalsed raskused
Seksuaalvahekorra ajal tõmbuvad munajuhade lihased rütmiliselt kokku ja spermad väljuvad kõrvalnäärmeist. Samuti tõmbuvad kokku seemnepõiekeste ja eesnäärme silelihased.
Kui eesnäärme on kahjustatud vähkkasvaja tõttu, võib täheldada erektsiooniraskusi ja muutusi ejakulaadis endas.
- Erektsioonihäire on peenise suutmatus suguühte ajal paisuda või püsti tõusta (pulsikehad verega täita) ning seejärel laieneda ja pikeneda või seda seisundit säilitada. Sellisel juhul unustage erektsiooni suurendavad tooted.
- Kui erektsiooniga ei ole probleeme, paisub suguorgan ja toimub ejakulatsioon. Ejakulaat koosneb tavaliselt füsioloogiliselt spermast ja epididümise limaskestast. Patoloogilise protsessi korral - ja sama kehtib ka eesnäärmevähi puhul - esineb ejakulaadis tavaliselt verd. Seda nimetatakse hemospermiaks.
Üldine ebamugavustunne
Üldised sümptomid hõlmavad neid, mis on tüüpilised ja tavalised enamiku vähkkasvajate puhul. Patsient kogeb suurenenud väsimust, üldist nõrkust, halb enesetunne, pearinglust.
Füüsiline võimekus väheneb võrreldes eelneva seisundiga. Need sümptomid on esiplaanil.
Eesnäärmevähiga patsient on aneemiline (aneemia), mis ainult süvendab keha nõrkust. Hilisemas staadiumis või kui kasvaja on andnud metastaase, ei suuda ta säilitada tasakaalu, kuna alajäsemed muutuvad nõrgaks.
Lõppstaadiumis on patsient isegi voodihaige, muutudes liikumisvõimetuks.
Mõnikord tekib palavik, üldine immuunsüsteemi nõrgenemine, mille tagajärjel tekivad sekundaarsed infektsioonid, mis muudavad adekvaatse ravi võimatuks.
Esineb öine higistamine - kas koos palavikuga või ilma.
Esineb söögiisu, janu, iiveldus või oksendamine. Patsientidel esineb järkjärguline kehakaalu langus, mis viib seisundini, mida nimetatakse kakeeksia - alatoitluseks, kus inimese kaal on väga madal, kehas on peaaegu puudu rasvavarud ja luud on justkui nahaga kaetud.
Millal peaksime suurendama oma tähelepanu?
Seoses selle esinemissagedusega meessugupoolel ja suure riskiga haigestuda üle 50 aasta vanuselt, peaks iga mees pärast seda vanust käima eesnäärme uroloogilisel uuringul. Seejärel peaksid need uuringud olema regulaarsed vähemalt kord aastas.
Te ei pruugi teada:
Meestel, kellel on diagnoositud eesnäärme hüperplaasia, on sama risk haigestuda vähki kui tervetel meestel.
BHP ei ole veel seostatud suurema vähiriskiga.
On täheldatud haiguse suuremat esinemissagedust afroameeriklastel.
Tõenäoliselt on nende riikide madalama elatustaseme tõttu suremus suurem ja diagnoosimine kipub toimuma suhteliselt hilja, mis raskendab ravivõimalusi ja halvendab oluliselt prognoosi.
Millal tuleks pöörata suuremat tähelepanu?
- Perekondlik anamnees - kui teie suguvõsas on otsene veresugulane põdenud eesnäärmevähki või muud liiki vähki, võib risk haigestuda sellesse kahekordistuda või kolmekordistuda.
- Valu - Kõige sagedasemad valutüübid on kõhu- ja alakõhuvalu. Võib esineda ka mittespetsiifilist, kõhu- või alaseljavalu, mida sageli ekslikult seostatakse neuralgiaga (neuroloogilist laadi valu).
- Uriiniprobleemid - Need on üks levinumaid eesnäärmevähi näitajaid. Loomulikult esinevad need ka paljude teiste kuseteede, eesnäärme või infektsioonide haiguste puhul. Uriiniprobleemid varieeruvad uriinivajadusest kuni uriinilekke, sagedase urineerimise, hiljem nõrga uriinivoolu kuni anuuria (võimetus urineerida) koos uriinipidamatusega (uriini kinnipidamine põies). Tavaliselt esineb uriinis verd. Hilisemas staadiumis on urineerimine valulik.
- Seksuaalprobleemid - mõnikord tekivad erektsiooniprobleemid kuni erektsioonihäireteni. Ejakulaadis võib olla verd.
- Muud vaevused - Vähi esineda võivad kohalikud vaevused sõltuvalt tekkimiskohast, kuid ka üldised vaevused, mis on mittespetsiifilised. Need esinevad tavaliselt rohkem kui ühe haiguse puhul. Nende hulka kuuluvad väsimus, halb enesetunne, liigne unisus, lihasnõrkus, apaatia, vähenenud füüsiline jõudlus, söögiisu puudumine, iiveldus, oksendamine, liigne higistamine, kahvatus, kaalukaotus ja hiljem kacheksia, immuunsüsteemi langus, sagedased infektsioonid, palavik, aneemia jt.
Ravivõimalused
Ravi sõltub vähiprotsessi staadiumist diagnoosimise ajal, kasvajakoe histoloogilistest omadustest, patsiendi praegusest üldseisundist, vanusest, elueast ja kaasuvatest haigustest, mille all patsient kannatas enne eesnäärmevähi diagnoosimist (diabeet, südame-veresoonkonna haigused, hingamisteede haigused, äge või krooniline neerupuudulikkus, verehaigused jne).
Kõik need tegurid ja haigused võivad negatiivselt mõjutada edasist ravi kulgu. Enne tegeliku ravi alustamist peab arst patsiendi põhjalikult läbi vaatama, pidades silmas eespool nimetatud tegureid. Eesnäärmevähi raviks on mitmeid võimalusi, mida saab omavahel kombineerida.
Kirurgiline ravi
Kirurgilise ravi all peetakse silmas kasvaja kirurgilist (operatiivset) eemaldamist. Mõnikord on see koos vajadusega eemaldada kogu vähiprotsessist mõjutatud organ.
Kui kasvaja on levinud kõrvalasuvasse organisse, on vajalik ka kõrvalasuva organi osaline resektsioon. Mõnikord soovitatakse ka kastreerimist, et parandada patsiendi üldist prognoosi.
- Eesnäärme kirurgilist eemaldamist nimetatakse prostatektoomiaks. Mõnel juhul, kui kasvaja on tabatud varajases staadiumis ja on väiksema suurusega, tehakse subtotaalne prostatektoomia. See on eesnäärme osaline eemaldamine koos vähiga. Seda soovitatakse ainult piiratud eesnäärmekasvaja puhul, mille piirid ja äärealad on selgelt nähtavad.
- Kui haigus on tabatud hilisemas staadiumis või selle piirid ei ole selgelt nähtavad, on näidustatud totaalne prostatektoomia - kogu eesnäärme täielik kirurgiline eemaldamine. Eesnääre eemaldatakse tervikuna, kaasa arvatud selle kapsel ja seemnerakud. Mõnel halvemal juhul on vajalik ka lümfisõlmede eemaldamine vaagnast.
- Eesnäärme täieliku eemaldamise korral on vajalik põie hilisem ühendamine uretiga, mis katkestati pärast eesnäärme eemaldamist, sest see läbis otse eesnäärme keskosa.
Hormonaalne ravi
Hormoonravi põhiolemus on ammu teadaolev tõsiasi, et androgeenid (meestel testosteroon) vastutavad nii normaalsete kui ka vähirakkude kasvu eest. Füsioloogiliselt vastutavad nad meeste sugutunnuste arengu eest.
Kui androgeenide tootmine katkestatakse, peatub ka vähirakkude kasv ja need hakkavad apoptoosi (loomulikku rakusurma) läbi tegema. Nende toime takistamiseks on teada mitu võimalust. Erinevaid hormoonravi võimalusi saab kombineerida.
- Androgeenide allikaks on munandid. See tähendab, et nende täielik kirurgiline eemaldamine takistab androgeenide toimet otse allikast. Nende eemaldamist nimetatakse orkiektoomiaks (kastratsiooniks) ja see tehakse läbi leelakanalite (kubemete). Kuna munandid on spermatootmise koht, põhjustab see protseduur patsiendi täielikku steriilsust (viljatust).
- Teine võimalus on vähendada gonadotropiinide toimet (inhibeerimine) hüpofüüsis (hüpotalamus) luteiniseeriva hormooni (LHRH analoogide) abil. Gonadotropiinid on hormoonid, mida toodab hüpofüüs. Nende ülesanne on indutseerida ja stimuleerida sugurakkude tegevust. Hüpofüüsil on koordineeriv funktsioon ja ta kontrollib endokriinsete näärmete tööd. Muu hulgas mõjutab ta otseselt androgeenide moodustumist munandites. Sellest tuleneb loogiliselt, et gonadotroopse hormooni inhibeerimine toob kaasa ka androgeenide inhibeerimise. Räägime nn meditsiinilisest kastratsioonist.
- Üks võimalus on blokeerida androgeeni retseptoreid otse munandites. Selleks kasutame steroidseid või isegi mittesteroidseid antiandrogeene. Need sekkuvad testosterooni tootmisse, blokeerides otseselt androgeeni toimet retseptorites. Seega on nad otseselt seotud kasvajakoe rakusurmaga.
Kiiritusravi
Kiiritusravi kasutab eesnäärmevähi raviks ioniseerivat kiirgust (maakeeli öeldes kiiritamist). Seda kasutatakse mõõdukalt kaugelearenenud staadiumis patsientide puhul.
On teada, et eesnäärmevähi rakud on ioniseeriva kiirguse mõju suhtes tundlikumad kui ümbritsevate kudede terved rakud. Seda kasutatakse ka patsientidel, kes soovivad vältida operatsiooni. Seda kasutatakse ka kombinatsioonis teiste eesnäärmevähi ravivõimalustega.
- Kiirgust saab toota seadmest, mida nimetatakse lineaarkiirendiks. Patsiendi sisenemiskoht on läbi patsiendi naha. Seda ravi nimetatakse ka väliseks kiiritusraviks (EXRT). Ravi kestab umbes kaks kuud. Patsienti kiiritatakse 5 korda nädalas. Neid ajavahemikke nimetatakse fraktsioonideks. Selle meetodi puudusteks on, et ka terved koed saavad kiirgust ja patsient muutub üldiselt nõrgemaks. Ioniseerival kiirgusel ja selle mõjul tervetele rakkudele ja patsiendile üldiselt on ka negatiivseid külgi. Pärast kiirgust kipub patsient olema üldiselt nõrk, halb enesetunne ja kannatab söögiisu puudumise või oksendamise käes.
- Kiiritusravi, mille puhul ioniseeriva kiirguse allikas paigutatakse otse eesnäärme rakkude lähedale ja kiiritus antakse lokaalselt lähedalt, nimetatakse brahüteraapiaks. Seda ravi viiakse läbi ultraheli jälgimise ajal. Selle kiiritusmeetodi eeliseks on see, et saab kasutada suuremaid kiirgusdooside koguseid, mis tähendab lõppkokkuvõttes invasiivsemat ravi kasvaja vastu, mille puhul on suurem tõenäosus peatada kasvajarakkude jagunemine. Samuti väheneb soovimatu kiirituskiiritus läheduses asuvatele tervetele kudedele.